膵のう胞性腫瘍の情報
膵のう胞性腫瘍とは
嚢胞(のうほう)とは、内部に液体が溜まったふくろ状の形態をとる病変の総称です。膵のう胞性疾患は、膵臓にできる嚢胞の病変の総称で、その中には治療の必要がない良性のもの(ほとんどが炎症性疾患)もあれば、良性腫瘍あるいは悪性化(がん化)のリスクのある腫瘍もあります。良性も悪性も含めて、腫瘍(細胞の増殖)が原因の膵のう胞を「膵のう胞性腫瘍」と呼びます。
膵のう胞性腫瘍の種類
代表的な膵のう胞性腫瘍にはこのようなものがあります。
- 膵のう胞性膵腫瘍
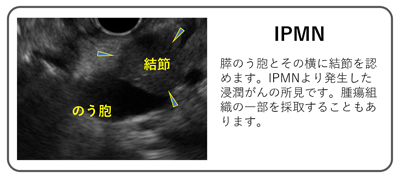
- 膵管内乳頭粘液性腫瘍(Intraductal papillary mucinous neoplasm: IPMN)
- 漿液性嚢胞腫瘍(Serous cystic neoplasm: SCN)
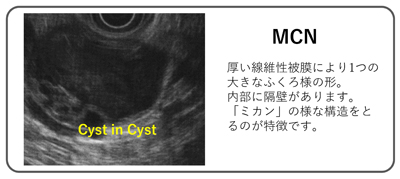
- 粘液性嚢胞腫瘍(Mucinous cystic neoplasm: MCN)
- のう胞変性を伴う膵腫瘍
- 充実性偽乳頭腫瘍(Solid pseudopapillary neoplasm: SPN)
- 神経内分泌腫瘍(Neuroendocrine tumor: NET)
- その他
- 膵リンパ上⽪のう胞(Lymphoepithelial cyst: LEC)
症状
膵のう胞は検診や他の病気の検査で偶然に発見される場合が多く、当院を受診される患者さんでも無症状の方が大多数です。膵のう胞が大きくなると膵炎や膵がんと同じく腹痛、背部痛、消化不良、体重減少、黄疸などが見られることがあります。また、膵のう胞性腫瘍が悪性に進展した場合、症状はより重篤になる可能性があります。
IPMNについて
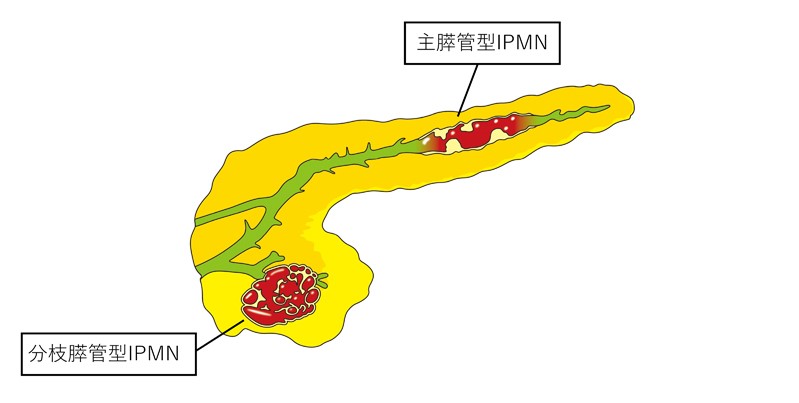
IPMN(膵管内乳頭粘液性腫瘍)は、最も高頻度に見られる膵のう胞性腫瘍です。膵臓の膵管の中に発生して乳頭状の腫瘍が形成され、粘液を産生するため、その名称が付けられています。膵液(粘液)が膵管内に溜まってのう胞状の形態になり、腫瘍細胞が膵管内に乳頭状の突起を形成するという特徴があります。通常は腺腫という良性の腫瘍ですが、一部の患者さんでは時間経過とともに段階的に悪性化(がん化)することがあります。そのためしばしば膵臓がんの前がん病変として扱われます。また進行した場合には悪性の浸潤性膵臓がんになる可能性があります。のう胞内部のポリープ様の腫瘤(かたまり)や主膵管の拡張の所見は、悪性を示す重要なサインといわれています。
腫瘍が存在する部位によって「主膵管型」と「分枝膵管型」、その両者が混在した「混合型」に分けられます。主膵管への進展は、悪性化の重要なサインであり、主膵管径が1cmを超える「主膵管型」の場合はがんの可能性が高いことが分かっています。悪性を疑う場合にはすぐに手術を勧められる場合があります。逆に、「分枝膵管型」の大部分はすぐには治療が必要のない良性の病変で、悪性の所見がなければすぐには治療をせずに経過観察を行うことになります。
MCNについて
MCN(粘液性嚢胞腫瘍)は一般的には女性に多く、中年から高齢の人々によく発症します。この腫瘍は膵臓内に多量の粘液を貯留するのう胞を有するのが特徴です。90%以上が膵体尾部に発生します。通常、良性(腺腫)で見つかることが多いですが、20%程度は悪性化すると言われており、がん化する危険があるため診断された場合には基本的には切除手術の適応となります。
検査について
消化器・肝胆膵内科はこちら
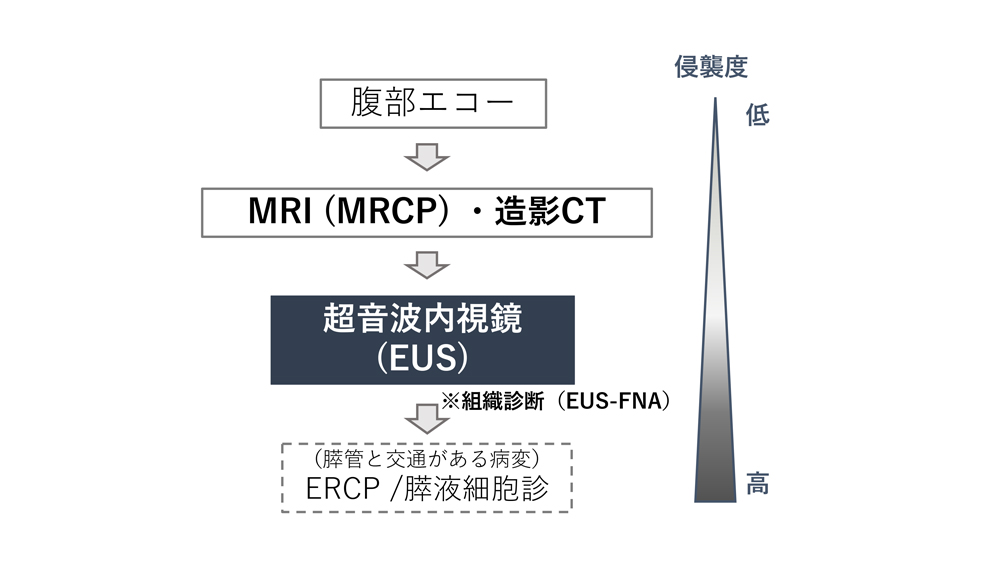
膵のう胞性腫瘍の疑いがある場合、以下のような複数の画像検査、組織検査を併せて行い、総合的に判断し治療方針を決めます。画像検査、内視鏡的検査(ERCPや超音波内視鏡)、細胞診、組織診断などを用いて行われます。
(1) MRCP(MR胆管膵管撮影)検査・造影MRI検査
MRCP検査では造影剤を使用せずに、膵管や胆管を特に強調して描出することが可能で、膵管拡張の程度やのう胞性腫瘍との位置関係を評価し、病変と膵管の交通の有無を調べることができます。ガイドラインでも経過観察の際に施行すべき検査として位置付けられています。造影MRI検査では悪性を疑う結節などのう胞性腫瘍の性状について詳しく描出することができます。
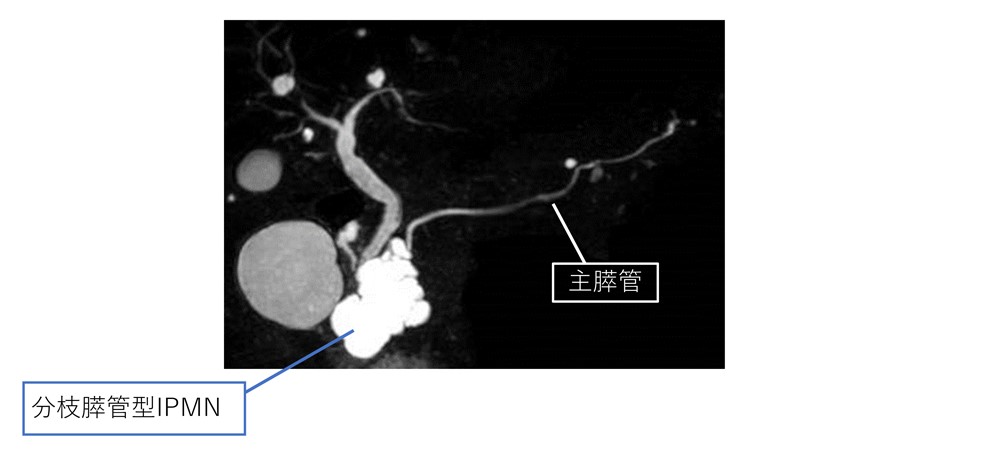
膵頭部に「ブドウの房」と、たとえられる多房性の嚢胞性腫瘍を認める「分枝膵管型」IPMNを認めます。
(2) 造影CT検査
multi-detector CT(MD-CT)の発達により,数mm単位で膵臓の微細な構造まで検出できるようになり膵のう胞に必須の検査です。造影剤を注射して撮影するCT検査(dynamic CT)では、膵腫瘍の大きさや周囲の血管との関係、悪性を疑う結節の有無などを調べることができます。
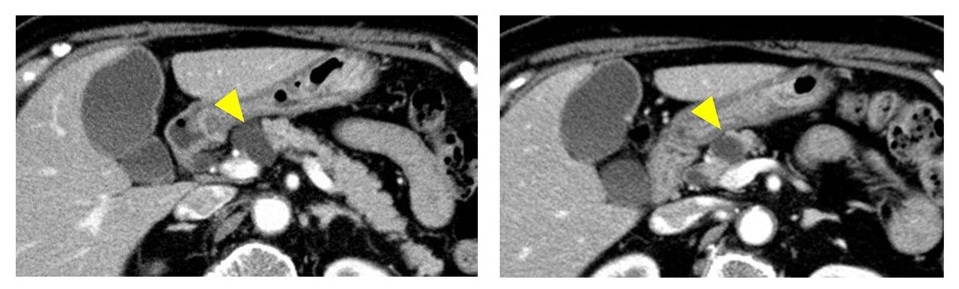
膵頭部に嚢胞性腫瘍を認めます。(「分枝膵管型」IPMN)
(3) 超音波内視鏡検査(EUS)
上部消化管内視鏡(胃カメラ)と同じ要領で、口から内視鏡(スコープ)を入れます。スコープの先端に超音波(エコー)装置が装備されており、胃や十二指腸の壁を通して、膵臓、胆管に異常がないか超音波で検査を行います。画像精度が高く、のう胞内部の詳細な観察やわずかな変化を捉えることが出来ます。小さな病変の描出も可能で、膵のう胞性病変の鑑別に欠くことのできない重要な検査です。超音波内視鏡下穿刺吸引法(EUS-FNA)では、腫瘍組織の一部を採取したり、内容物を吸引したりすることも可能です。

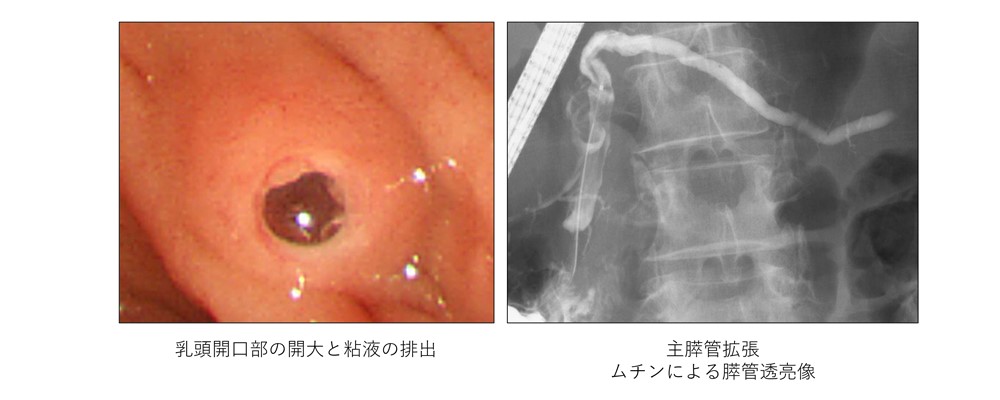
(4) 内視鏡的逆行性胆管膵管造影検査(ERCP)
上部消化管内視鏡(胃カメラ)と同じ要領で、口から十二指腸まで内視鏡(スコープ)を入れます。スコープを通して、乳頭部から細いカテーテル(管)を膵管や胆管に入れ、造影剤を注入しX線写真を撮影します。膵管の広がり具合やのう胞との交通の有無などのより詳細に調べることができます。膵液を直接採取して細胞の悪性度の判定することも可能です。検査のためには入院が必要です。
治療について
肝胆膵外科はこちら
治療法は、のう胞性腫瘍の性質(悪性のサインあるいは悪性化の危険があるかどうか)、のう胞による症状があるかどうか、患者さんの体力・年齢・全身の状態などを総合的に評価して決定します。基本的には、悪性のリスクがある場合には膵切除手術による摘出が推奨され、良性の場合には定期的に経過観察を行うことになります。
膵のう胞性腫瘍に対する手術の方法は、病変の発生場所や大きさにより異なります。のう胞性腫瘍は低悪性度のことが多く、低侵襲手術(腹腔鏡手術やロボット支援下手術)、さらに脾臓温存や膵中央切除などの機能温存手術の適応となることも多いです。当院は低侵襲膵切除手術の認定施設であり、このような低侵襲手術を積極的に行っています。周囲への浸潤、リンパ節への転移を疑う病変の場合には、「通常型の膵癌」と同様に、リンパ節郭清を含めた開腹膵切除術が必要になります。
膵のう胞性腫瘍の検査、診断、治療方針の決定、手術には、専門的な知識、技術が必要です。「膵のう胞」「IPMN」が疑われたら、治療経験が豊富な専門施設を受診することをお勧めします。
診療科
消化器・肝胆膵内科 肝胆膵外科
治療内容に応じて内科・外科でチーム医療を行っています。初診時にどちらを受診しても適切に診療を行います。
紹介時から治療までの期間
| 治療・検査内容 |
初診~入院までの期間:通常 |
担当診療科 |
| 検査入院 |
1~2週間 |
消化器・肝胆膵内科 |
| 手術 |
1~3週間 |
肝胆膵外科 |











