診療内容
| 食道 |
食道癌、食道良性腫瘍 |
| 胃 |
胃癌、GIST(消化管間質性腫瘍) |
| 大腸 |
結腸癌、直腸癌 |
食道癌の治療法には、大きくわけて1) 内視鏡的切除、2) 手術、3) 放射線(+抗癌剤)、4) 化学療法(抗癌剤)の4つがあります。日本食道学会による食道癌診断・治療ガイドラインでは、進行度ごとに治療法を明示しています(食道癌診療ガイドライン 2022年版 第5版 | Mindsガイドラインライブラリ (jcqhc.or.jp))。当院では、日本食道学会食道科認定医5名(食道外科専門医2名)により、手術、放射線療法、化学療法のいずれの治療にも対応しています。
1)内視鏡的切除
粘膜に留まる早期癌は内視鏡治療が可能で、消化管・内視鏡科で治療が行われます。最近ではESD(内視鏡的粘膜下層剥離術)の普及と技術の進歩により、食道の半周以上を占めるような広い癌でも内視鏡的切除が可能となってきました。リンパ節転移があれば食道癌だけを切除できても癌は残ってしまいますので、リンパ節転移の危険が低い病変が内視鏡的切除の適応になります。過去の症例の蓄積から、壁深達度のわずかな違いによりリンパ節転移の頻度が変わってくることが分かっています。内視鏡治療が可能かどうか判定が難しいときは、まず内視鏡的切除を行って顕微鏡で進行度を確定してから、必要に応じて手術や放射線などの追加治療を行うようにしています。
2)手術
粘膜下層以深に浸潤する進行度I、II、IIIの癌が適応となります。胸部食道をすべて切除し、胃を頸部までもちあげて再建する方法がもっとも一般的です。リンパ節に転移していることが多いので、胸部(縦隔)、胃周囲、頸部のリンパ節もあわせて切除します(リンパ節郭清)。日本では、進行度II、IIIの食道癌では手術の前に抗癌剤治療を行うことが標準となっています。従来、食道癌は難治癌の一つでしたが、補助療法や手術手技、周術期管理の進歩により、進行癌でも完全切除できれば治癒する人が増えてきました。
手術は、2020年から全例胸腔鏡手術で行っています(グラフ)。2023年からロボット支援下手術による食道切除も開始しました。4月からは食道癌に対するロボット支援下手術を他院にて100例以上経験した術者が、安全・確実に手術を行っています。隣接臓器への浸潤が疑われ進行癌症例や放射線治療後の症例に対しても積極的にロボット支援下または胸腔鏡手術を行っています。また、癌の進行度や患者さんの全身状態を考慮した上で、より低侵襲な方法として縦隔鏡手術を選択することがあります。
(グラフ)
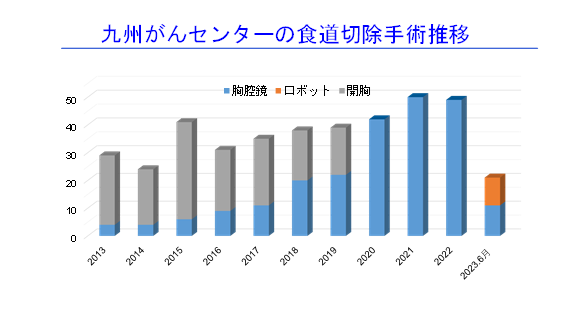
さらに、根治的化学放射線療法後の遺残・再発に対する手術(サルベージ手術)は、一般的に術後合併症の頻度が高いのですが、当院では慎重に適応を判断して行っています。現在まで、サルベージ手術に伴う手術死亡例はありません。また、サルベージ手術に対しても、ロボット支援下や胸腔鏡での手術に取り組んでいます。
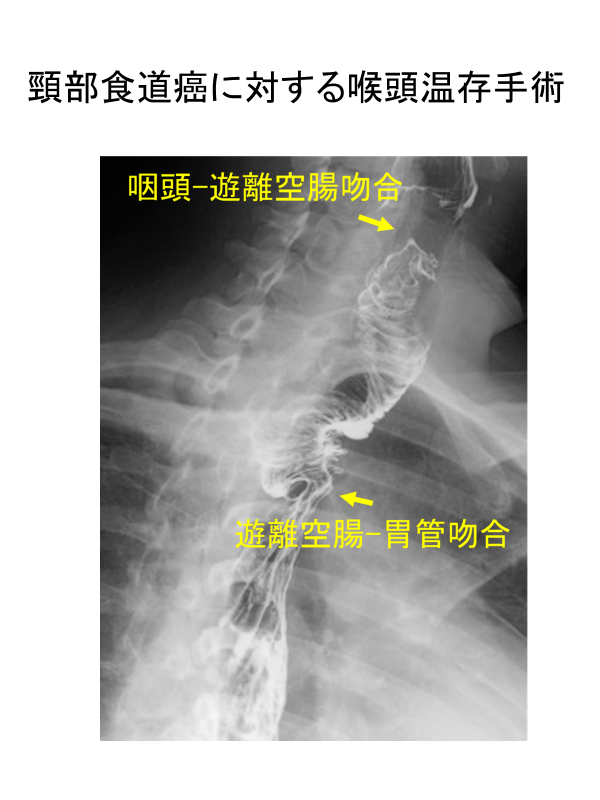
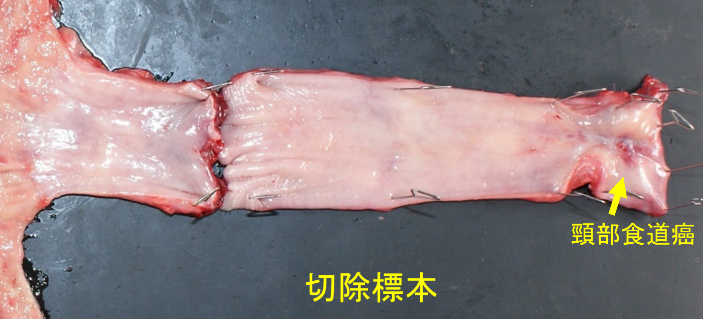
他科との連携:頸部の食道癌は、発声機能温存と根治性の追求という両面があり、治療がさらに難しくなります。われわれは、放射線治療科、頭頸科、形成外科と協力して、できるだけ喉頭温存を目指しつつ、根治性も保つように努力しています。
3)放射線(+抗癌剤)
食道癌は、比較的放射線治療の効果が高い癌であり、進行度IからIVのいずれの癌に対しても行うことができます。放射線療法と抗癌剤治療を同時に行うと、相乗効果によりさらに有効であることがわかっています。
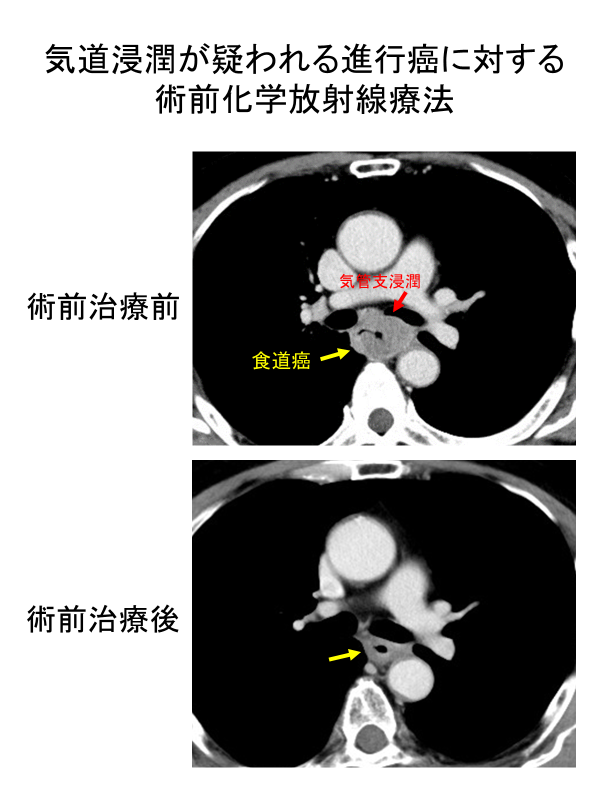
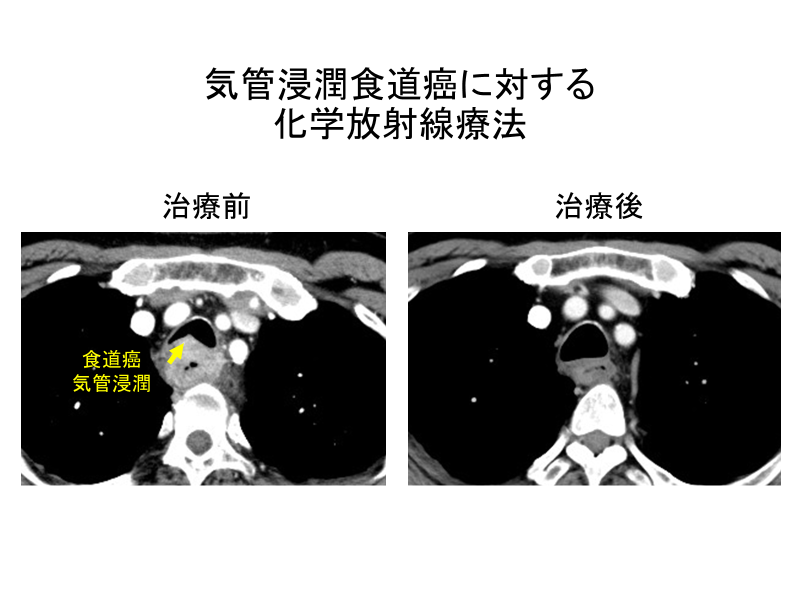
他臓器に浸潤するような進行癌は、原則として放射線と抗癌剤による治療になります。癌を縮小させて、食道の穿孔を防いだり、食物通過障害を改善させたりします。
手術可能な進行度I、II、IIIの患者さんも、本人の希望や全身状態によっては放射線療法を行います。臓器が温存できる長所は極めて大きいですが、問題点は、(1)治療成績は手術+抗癌剤には及ばない、(2)患者さんごとの治療奏効度が予測不可能、(3)癌が残ったときの追加治療が困難、などです。
4)化学療法(抗癌剤治療)
遠隔転移がある進行度IVのかたが対象です。通常、化学療法のみで癌が治癒することはありません。癌の進行を抑えて延命効果を得ることが目的です。他臓器癌で使用されている分子標的治療薬は、食道癌で有効性が確認されたものはなく、保険適応となっていません。最近注目されている免疫チェックポイント阻害剤は、2020年から食道癌に保険適応になり、進行度IV期や再発治療した方に使用可能となっています。
また、最近は免疫チェックポイント阻害剤と化学療法を組み合わせた治療を行い、切除可能となる症例もあります。
以上のような食道癌の治療においては、手術はもちろんのこと他の治療法においても、栄養支持、リハビリ、肺炎予防などの総合的な医療が必要です。当院ではチーム医療に力を入れており、主治医の他にも、栄養サポートチーム、緩和ケアチーム、リハビリ科なども加わって、多職種が総合的に診療する体制(チーム医療)をとっています。
胃がんの治療は、内視鏡的治療、手術、化学療法(抗がん剤)が3本柱です。当院では「胃がん治療ガイドライン」(http://www.jgca.jp/guideline/fifth/index.html)に準拠しながら、チームで診断および治療にあたっています。毎週行っている合同カンファレンスには当科以外に消化管・内視鏡科、画像診断科、消化管・腫瘍内科、肝胆膵外科が参加し、患者さん一人ひとりについて検討し治療法の提案を行っています。また、早期症例ではできるだけ生活の質の向上を目指した手術法を選択し、進行症例ではいろいろな治療を組み合わせて行っています。さらに、臨床試験や治験にも参加しており、当てはまる場合にはお話をさせていただいています。ここでは当科で行っている外科手術についてご紹介します。
手術
当科における胃がん治療は、特に、(1)がんの根治を目指すこと、(2)体に優しい手術 を大切にしています。(1)としては精度の高い手術技術や集学的治療(拡大手術、コンバージョン治療、腹腔内化学療法など)が挙げられます。(2)としては腹腔鏡下手術、ロボット支援下手術、機能温存手術を行っています。
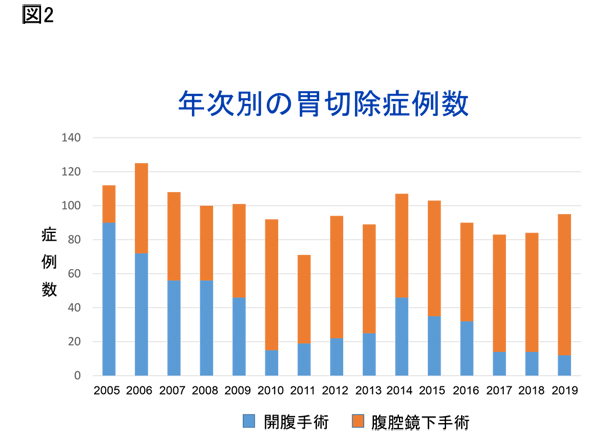
1.定型手術:早期がんから遠隔転移のない局所進行がん(StageI-III)に対しては、根治を目指した手術を行っています。胃がんに対する根治を目指した定型手術とは、胃切除とD2(リンパ節をとる範囲の専門用語)リンパ節郭清です。腹腔鏡下手術は傷の小ささと手術の精密さという点で、患者さんにやさしい手術と考えています。実際、腹腔鏡下手術は開腹手術と比べ、術後の回復が早く、がんの治療としても同等とのエビデンスがあります。当科では2005年より腹腔鏡下胃がん手術を導入し、2021年までに1000例を超える手術を行ってきました。現在では胃がんの80%以上の症例に対して腹腔鏡下手術を行っています(図2)。また、2022年よりロボット支援下胃切除術を導入しておりさらなる低侵襲な手術を目指しています。
2.機能温存手術:手術により胃を失うと、術後は食事量や体重が減ったり、ダンピング症状(めまい、動機や脱力感など)が出現したりと、術後の新しい体がなじむのに時間を要します。胃をすべて取るのは体への負担が大きいため、当院では胃がんには胃の機能温存を目的に手術法を選択しています。
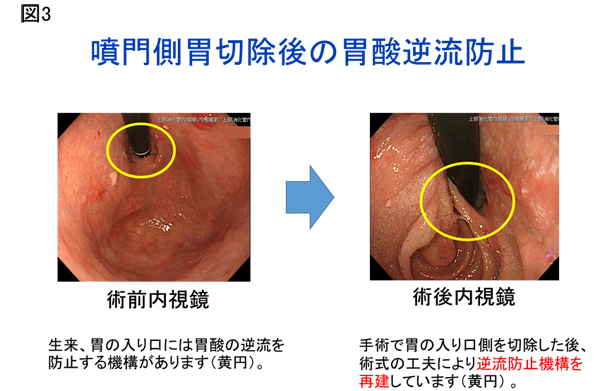
胃の上部に胃がんが見つかると従来は胃全摘術が行われていましたが、最近では胃の入り口側半分だけを取る噴門側胃切除を腹腔鏡下に行っています。胃が残るので体重の減りを軽減できると期待されています。術後の逆流性食道炎を予防するため、当院では逆流の少ない再建法を選択しています(図3)。胃切除術後は栄養士からの栄養指導を行い、主治医と共に退院後までサポートしています。
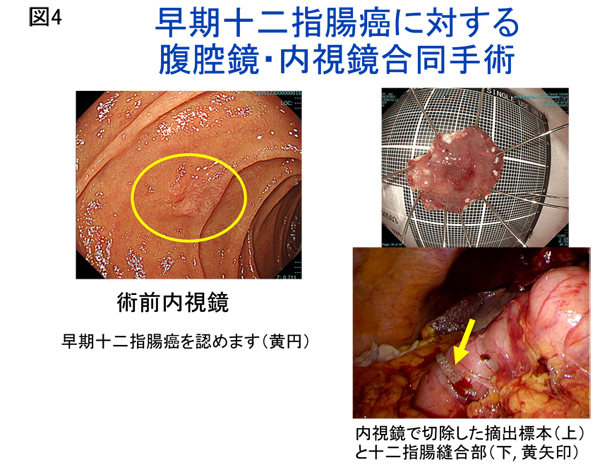
また、胃・十二指腸腫瘍に対して内視鏡治療と腹腔鏡下手術(腹腔鏡・内視鏡合同手術)を組み合わせてできるだけ胃や十二指腸を温存する症例を多く経験しています(図4)。
集学的治療
進行胃がんに対しては、手術と化学療法を組み合わせてがんの根治を目指しています。
- 拡大手術:周囲の臓器に浸潤している場合や大動脈の周りのリンパ節に転移がある場合、がんを完全に切除するため他臓器の合併切除を行うことを拡大手術といい、他科と協力して手術を行うこともあります。多くの場合、手術前に化学療法を行って手術を行う集学的治療の一部として手術を行っています。
- コンバージョン治療:胃がんで遠隔転移(StageIV)や手術不能な浸潤がある場合は、化学療法が第一選択の治療です。一方、近年の化学療法の治療成績向上により、遠隔転移や手術不能な浸潤が治療により軽減もしくは消失し、がんを残さず取りきる手術を行える場合があります。これをコンバージョン治療といい、対象となる患者さんは限られますが、がんを残さず取りきれた場合は化学療法単独の治療に比べ良好な成績です。
- 腹腔内化学療法:2014年8月より東京大学と多施設共同の臨床試験がスタートし、腹膜播種の頻度の高い4型胃がんに対して患者さんの腹腔内(おなかの中)および全身に化学療法剤を投与して、腹膜播種を予防し手術を行う治療も行っています。臨床試験として行っているので治療についてはお問い合わせください。
 ◁◁◁治療に関してはこちらのQRコードから(外部サイトにリンクしています)
◁◁◁治療に関してはこちらのQRコードから(外部サイトにリンクしています)
またはこちらのURLから▷▷▷http://plaza.umin.ac.jp/~phoenix2/scirrhous/
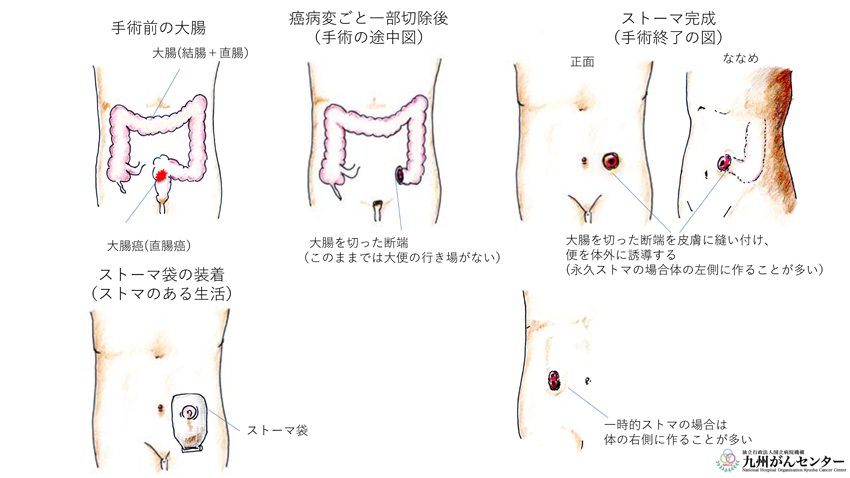
大腸癌の外科的治療
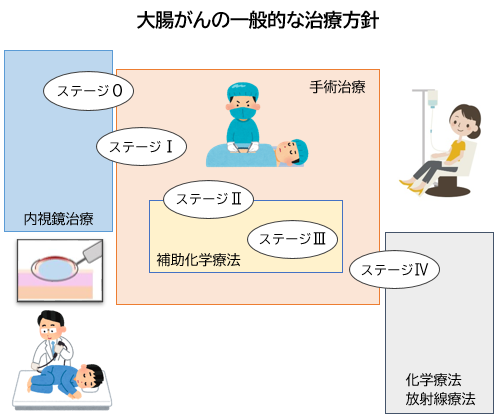
大腸癌と診断された場合、さらに精密な検査が行われます。消化管・内視鏡科による下部消化管内視鏡(大腸カメラ)や透視検査(バリウム検査)、画像診断科の協力の下CTやMRI、PET-CTなどの各種検査などによって癌の治療前進行度(ステージ)を決定します。ステージIの一部、II、IIIと診断された場合は手術療法が癌治療の中心となります。ステージIVと診断された場合は一般的に抗がん剤治療が治療の中心となりますが、当院の消化管・腫瘍内科の腫瘍内科医と適時相談の上、一部の患者さんに対して手術療法が適応となる場合があります。
大腸癌の外科手術の方法には、主として開腹手術、腹腔鏡下手術、および経肛門的局所切除術の3つの方法があります。多くの場合は開腹切除術や腹腔鏡下手術が適応となります。これら手術は癌病巣を健常な腸管に含めて切除すること、そして癌の転移が起こりやすい領域のリンパ節を一緒に切除する治療法で癌の根治が期待できます。おなかの中で癌を取り除く方法に関しては開腹手術も腹腔鏡下手術も基本的に同等とされています。肛門近くの直腸癌でリンパ節転移の危険が少ない早期直腸癌の一部に対して、癌病巣のみを切除する手術が経肛門的局所切除術です。これらの手技を中心とした外科治療によって私たちは患者の皆さんと一緒に大腸癌に対して戦います。
それぞれの癌に合わせた治療を患者さんと相談しながら行います。
大腸癌の大きさや転移の広がり方は患者さんによって様々です。さらに約2メートルの長さしかない大腸にできる大腸癌ですが、肛門に近い直腸癌と、肛門から離れた結腸癌では治療後、各臓器機能(特に排便、肛門機能)に与える影響の違いが生じます。これらを踏まえたうえで最良の治療効果を追求しつつ治療後の生活を見据えた治療方針に関して、個々の患者さんがそれぞれ納得のいく治療方針の決定が重要です。
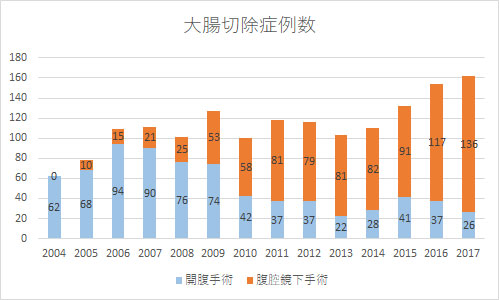
現在九州がんセンターでは大腸癌の約80%の症例(2017年)に対して腹腔鏡下手術(いわゆる傷の小さな手術)を行っており事実上標準術式となっています。
腹腔鏡下手術は体への負担が軽減され、出血量の低下や術後入院日数の減少などのメリットがあると報告されており、その治療成績は開腹手術にそん色がないと考えられています。フルハイビジョン、それ以上の画質の高解像度映像下に微細な血管、神経を視認しながら細密な手術が行えることから開腹手術を上回る精緻さが特徴です。
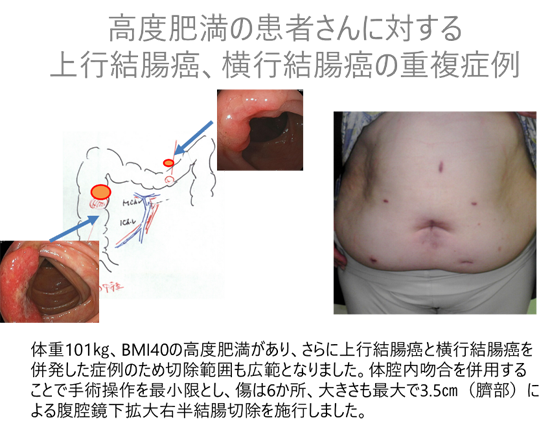
腹腔鏡下手術は日本においても1993年ごろ導入されて以降、手技・機器の開発、発達があり全国的にも普及しつつあります。当院ではさらに難度の高い症例にも適切な準備、手技で取り組んでいます。高度肥満の患者さんは皮下脂肪、内臓脂肪が極めて多く開腹手術を行うとしても一般に高難度症例とされています。通常の切除吻合を行う場合、腸管を引き出すために広範な手術操作が必要となりますが、われわれは体腔内吻合を併用することで操作範囲を縮小し傷の小さな手術で安全に手術が可能です。
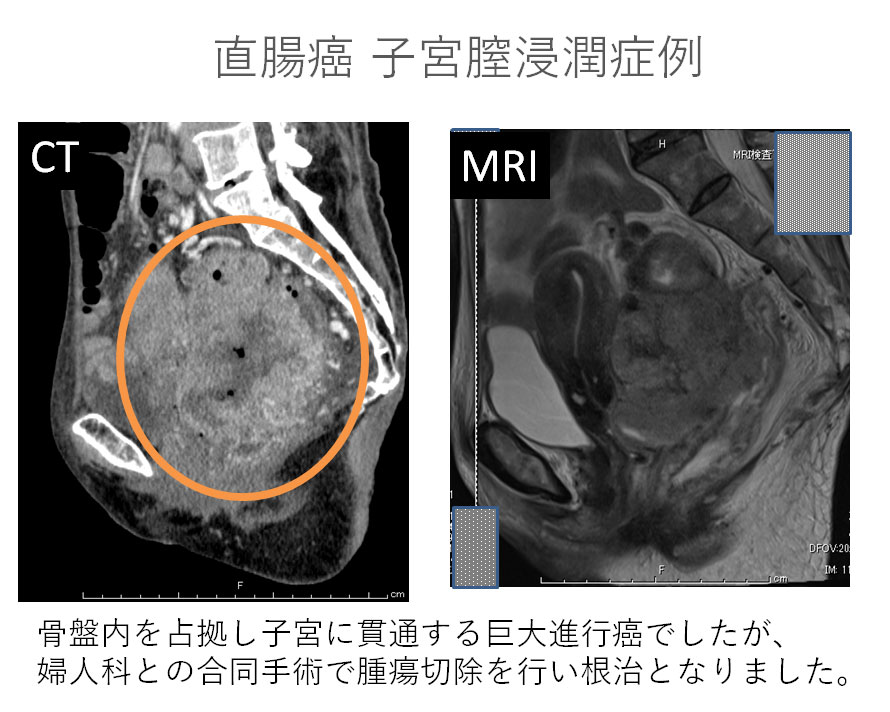
他方、当がんセンターへは巨大な大腸癌や周囲臓器への浸潤を伴う高度進行癌の患者さんも多く来院されますが、これらの進行癌に対しては開腹手術、拡大手術が適していると考えています。特に大腸癌が周囲の臓器、例えば膀胱・子宮など骨盤内臓器に癌が直接的に浸潤して切除を要する状況の場合はこれら周囲臓器を合併切除する必要があります。当院では泌尿器科・婦人科と共同チームを結成して拡大手術を行うことで癌の根治を目指すことが可能です。
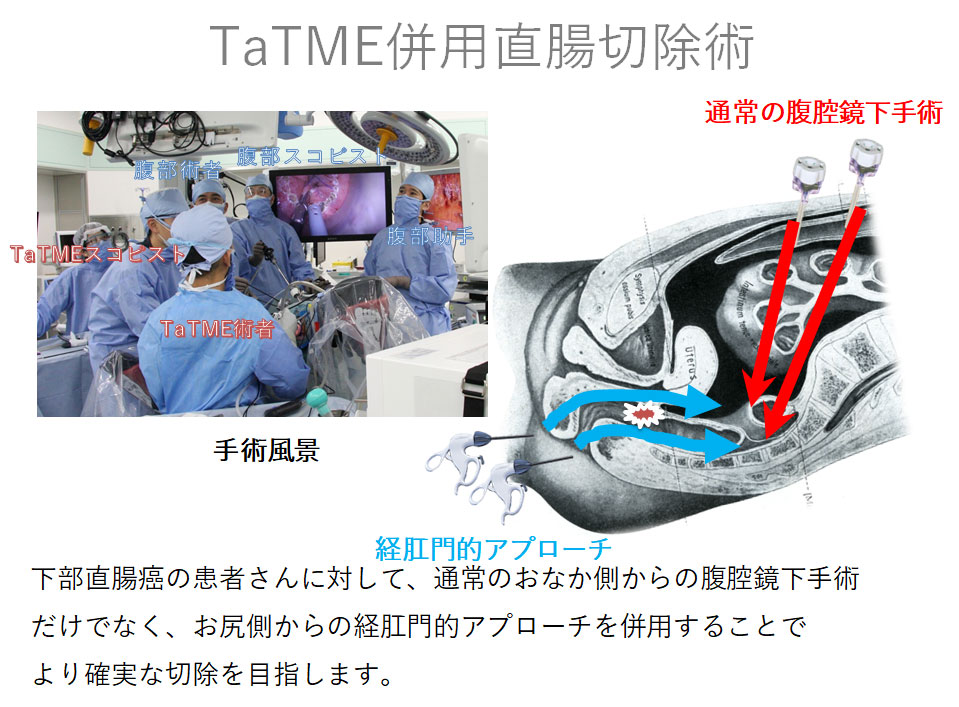
直腸癌は、リンパ節転移の広がり方や、周囲臓器組織(膀胱や子宮・付属器など)への波及の程度など、結腸癌とは異なる特性を持っています。 特に肛門に近い下部直腸癌は完全切除の難易度が高く、術後骨盤内局所に癌が再発する危険性が高い、肛門機能・排尿機能・男性性機能を損なう危険性が高いという特性があります。そのような直腸癌に対し局所再発を起こさないような確実な切除のために、当科では患者さんの癌の状態や体形に応じ、経肛門的アプローチ(TaTME)を併用することで下部直腸癌の確実な切除を目指しています。
肛門近くの直腸・肛門管にできた癌に対して肛門を温存する手術(永久人工肛門を作成しないで済む手術 超低位前方切除術、括約筋間直腸切除術)が適応となる場合がありますのでご相談ください。
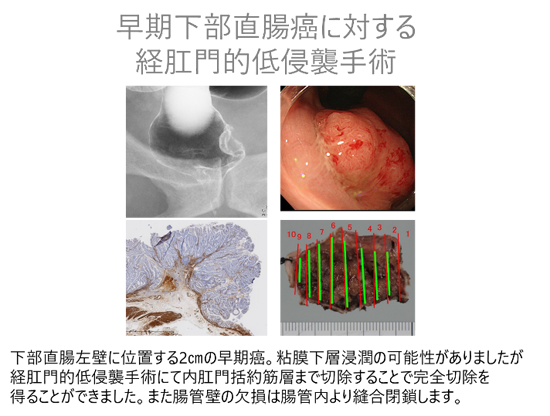
大腸内視鏡による内視鏡的粘膜切除(EMR)や内視鏡的粘膜下層剥離術(ESD)が困難な肛門に近接する良性腫瘍や早期癌に対しては、上記の経肛門的アプローチを応用した経肛門的低侵襲手術(TAMIS)によって肛門温存と完全切除の両立を図ることが可能なことがあります。精密な術前評価の上で治療適応を判断いたしますのでご相談ください。
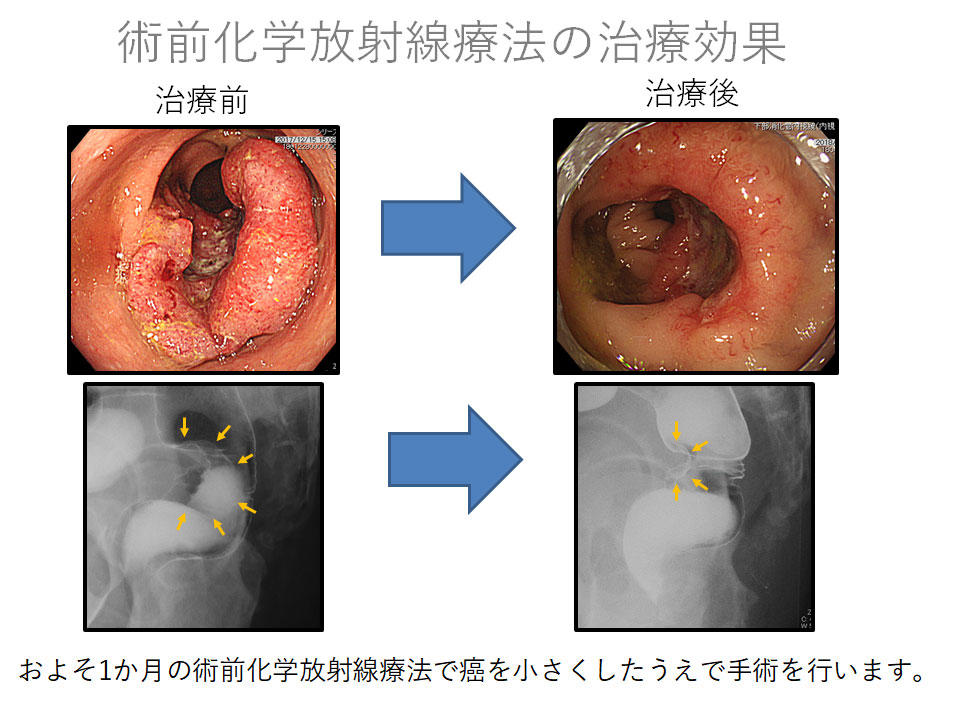
腫瘍下縁が腹膜翻転部にあり、かつ固有筋層を超えて浸潤する直腸癌の患者さんには、欧米では一般的となっている局所再発を予防しつつ機能温存を追及した術前化学放射線療法を提案させていただくことも可能です。
当がんセンターにはこれら様々な治療法・手技の用意があります。
今後も大腸癌、大腸腫瘍の方々に、より良い外科的治療を提供するため、九州がんセンター消化管外科一同、一層の努力を行う所存です。
レジデント・フェロー募集案内
九州がんセンター消化管外科は、レジデント(卒後3-5年目)、フェロー(卒後6年目以降)を募集しています。研修期間は、原則2年(場合によっては1または3年)で他科へのローテーションも可能です。
食道癌、胃癌、大腸癌を主な診療対象とし、豊富な手術例により短期間で多くの経験を積むことができます。食道外科では、胸腔鏡下手術(腹臥位)および開胸手術とも行っており、さらには頭頸部外科や形成外科との共同手術も多く経験できます。胃外科では、進行癌や残胃癌でもほとんどの手術を完全腹腔鏡下に行っており、手技を定型化しチームとして共通認識をもって手術を行っています。また、粘膜下腫瘍などを中心に腹腔鏡・内視鏡合同手術(LECS)にも積極的に取り組んでいます。大腸外科では、人工肛門を回避する目的で早い時期から括約筋間直腸切除術(ISR)を導入し、経肛門的全直腸間膜切除術(TaTME)も行っています。高度進行癌に対しては、骨盤内臓全摘術や仙骨合併切除などの拡大手術も行っています。
当科では、一定数のスコピストや助手の経験後に、術者として鏡視下手術を行うことが可能です。また、定期的にビデオカンファを行い共通認識で鏡視下手術の技術を磨いています。そのうえで定型化された手術手技を習得することにより2~3年間で内視鏡外科学会技術認定医を取得することを目標にしています。当科では内視鏡外科学会技術認定医を取得した多くの先輩方々を輩出しており、各地の基幹病院で鏡視下手術の指導医として活躍しています。現在在籍しているフェローは、年間に約70~80例の執刀を行っています。
日々の手術やカンファレンスを通して実践的な癌診療力を育成する一方で、学会や論文発表も積極的に支援してゆきます。取得可能な認定医・専門医は、日本外科学会専門医、日本消化器外科学会専門医、日本内視鏡外科学会技術認定医、日本食道科認定医、がん治療認定医などで、これまでにも多くの先輩方が実績を積んできました。
消化管癌の手術手技を本格的に習得するには、非常に恵まれた環境だと考えております。外科医としてのスキルアップを目指す意欲のある方なら、出身や経歴は問いません。お気軽にご連絡ください。待っています。
文責 木村 和恵(消化管外科部長)
募集案内に関するお問い合わせはこちら

当院で研鑽され在籍中に受験された先生が日本内視鏡外科学会 技術認定医試験に合格しました!おめでとうございます!

(2022年度(第19回)の技術認定医(消化器・一般外科領域)合格者一覧より抜粋)
九州がんセンター 外科レジデント・フェロー 先輩メッセージ
永井 太一朗(2017年医師免許取得 2022年4月~2023年5月現在在籍中)


初期研修2年間、外科専攻医としての後期研修3年間で外科全般、腹部救急疾患、良性疾患の診療に携わり、次のステップとして消化管癌の手術、特に腹腔鏡手術を学びたいと思い、医師6年目の春に九州がんセンター消化管外科のフェロー研修を開始しました。
それまでの腹腔鏡手術の執刀経験は胃、大腸あわせても数例程度でしたが、4月の研修開始以降まずはスコピスト、助手として定型化された手術手技、適切な術野展開、膜や血管の解剖理解を勉強することができました。1年目の秋より術者として腹腔鏡・開腹手術の執刀をおこない、およそ半年で食道癌の再建5例、胃癌5例、大腸癌10例の術者症例を経験しました。術後は先輩方とその日の手術映像をみて、他施設のエキスパートビデオも参考にしながら意見交換をしています。日ごろから手術の研究を重ねることで、安全かつ無駄のないアプローチを選択でき、応用力が求められる進行癌にも対応できると考えており、そのための理想的な環境があると感じています。2022年にともに勉強した先輩の先生が2名とも技術認定医試験に合格されたことは励みになりました。私も同じ道を歩めるように、日々精進しています。
また、当院は他臓器合併切除を要する拡大手術など高難易度の手技も経験できる一方でロボット手術も積極的に行われています。習熟度に応じて高難易度の手技やロボット手術習得の準備に関しても支援して頂けるので、高いモチベーションで勉強することができます。消化管・内視鏡科や消化管・腫瘍内科、病理科との合同カンファレンスも毎週行われており、画像診断や薬物療法、放射線治療など集学的治療についても学ぶこともできます。
アットホームな雰囲気で、自身のキャリアプランをもとにその後の進路についても親身に相談することができると感じています。興味を持って頂いた先生方は是非一度見学へいらしてください。
塩川 桂一 (2015年医師免許取得 在籍期間:2020年9月~2023年3月)

大学卒業後、初期研修に続いて後期研修から3年半で消化器外科全般、救急疾患、心臓外科研修を行いました。さらに消化管癌の専門的な治療、手術手技を学びたいと考え、九州がんセンター消化管外科を見学させていただき、医師6年目の秋よりフェローとして研修を開始しました。
当院での研修を決めた理由の一つは手術症例が豊富なことです。実際に、1年間で大腸約80例、胃約50例、食道約50例の手術に参加しました。鏡視下手術は技術認定医のスタッフの指導の下でスコピスト、助手だけでなく執刀もさせていただき、1年間で大腸40例、胃20例、食道10例を経験しているところです。執刀中の指導だけではなく、術後に手術ビデオをスタッフの先生やフェローで囲んで意見交換をすることもたびたびです。さらに年に複数回、関東や関西など手術のエキスパートの先生にビデオクリニックしていただく機会もありました。
喉頭摘出を伴う食道切除術や骨盤内蔵全摘などの他臓器合併切除を伴う拡大手術も経験する一方で、病棟での周術期管理、術前・術後の化学療法や放射線治療など集学的治療についても学ぶことができ、外科医としての引き出しを増やすことができます。2021年外科専門医を取得し 現在の目標は消化器外科専門医・内視鏡外科技術認定医の取得ですが学会発表や論文の指導もしていただき、受験に必要な業績を得ることができました。
フェローの同期にも恵まれ、切磋琢磨して外科医として成長していることを実感しています。今春(2022年4月)からフェローの仲間も増え、さらに成長できると考えています。九州がんセンター消化管外科は専門的修練の場として、とても素晴らしい環境がそろっていると思います。
2022年4月(2023年4月より福岡大学 消化器外科へ)
進 勇輝 (2015年医師免許取得 在籍期間:2020年4月~2023年3月)

初期研修を行った病院で3年間外科全般、腹部救急疾患、外傷外科などの診療に携わってきました。消化管癌の専門的な診療と手術手技、とくに鏡視下手術を学びたいと思い、医師6年目の春に九州がんセンター消化管外科のフェローに応募し、研修を開始しました。
手術に関してはそれまで胃癌、大腸癌の鏡視下執刀医の経験はありませんでしたが、半年間で大腸 約50例、胃 約30例、食道約30例の手術に参加し技術認定医のスタッフの指導の下、スコピスト、助手だけでなく4か月目より鏡視下手術において執刀もさせていただきました。執刀症例も8月から11月までの間に大腸15例、胃2例を経験しているところです。
当科の外科研修で感じていることは、標準的な鏡視下手術においては手技が定型化されており、膜にこだわった緻密な手術手技を経験し学ぶことができます。一方で合併切除を伴う拡大手術も鏡視下、開腹手術で経験することができます。また手術ビデオの振り返り、ビデオカンファレンスも積極的に行っており、鏡視下手術の向上には最適な環境だと思います。
病棟では周術期管理について学んでいます。最新の創傷管理など合併症に対するリカバリーショットの方法や術前化学療法や放射線治療など消化器癌における集学的治療についても学ぶことができます。
資格取得などに必要な業績も蓄積することができます。学会発表や論文の指導もいただき日本胸部外科学会九州地方会総会にてJATS Case Presentation Award 最優秀賞をいただくことができました。
現在外科・消化器外科専門医取得と技術認定医の取得を目標に頑張っているところですが、同じ目標を持たれる先生方は是非一度見学へいらしてください。
2020年12月(2023年4月より九州大学 消化器・総合外科へ)
香川 正樹 (2014年医師免許取得 在籍期間:2017年4月~2020年3月)

私は卒後1年目より就職した病院で3年間外科全般、腹部救急疾患、外傷外科などの診療に携わってきましたが、外科医としての基礎とOncologyを学ぶため、医師4年目の春に九州がんセンター消化管外科のレジデントとして研修を始めました。
当科は臓器ごとのグループに分かれておらず、食道、胃、大腸それぞれ豊富な症例を万遍な学ぶことができます。鏡視下手術を積極的に適応しており、手術全体の7割程度を鏡視下で行っています。また根治性・安全性を高めるため、手術手技の定型化を徹底し、チーム全体として意識を統一して治療にあたっています。
私は1年目では主に助手としての術野展開、2年目よりエキスパートの先生方の指導のもとで術者として経験することができました。2年間で食道 約50例、胃 約80例、大腸 約170例、合計450件以上の手術を経験させていただき、特に脂肪や神経など膜の一枚一枚にこだわったリンパ節郭清や、神経・機能温存など、徹底的に学ぶことができます。他分野の外科へのローテーションや手術の経験も可能で、私の場合、2か月間肝胆膵外科で手術手技や術前・術後管理を学ぶことができましたし、乳腺外科や小児外科の経験も得られました。
また研究活動も活発で、外科学会や消化器外科学会、内視鏡外科学会への参加、発表をすることができました。特に第72回日本食道学会では発表した演題が優秀演題賞に採択され貴重な経験をすることができました。
当院の特徴として、各科や異職種間の垣根のないチーム医療があります。スタッフ一丸となって「病む人の気持ちを」「家族の気持ちを」大切に診療にあたっています。また、時間外患者説明の回避、年休取得の励行、などの働き方改革に病院として取り組み、プライベートも充実できるよう、配慮されています。
当科での研修は、消化管腫瘍外科の基礎、及び専門的知識の修練にとても適した環境です。消化管腫瘍外科医を目指す先生方、是非一度見学へいらしてください。ここでしか学べないことが、きっと見つかるはずです。
2019年3月(2020年4月より健和会 大手町病院へ)



 ◁◁◁治療に関してはこちらのQRコードから(外部サイトにリンクしています)
◁◁◁治療に関してはこちらのQRコードから(外部サイトにリンクしています)