診療内容
| 尿路 |
膀胱癌、腎癌、尿管癌、腎盂癌、尿道癌 |
| 性器 |
前立腺癌、精巣腫瘍、陰茎癌 |
| その他 |
副腎腫瘍、後腹膜腫瘍 |
[前立腺がん]
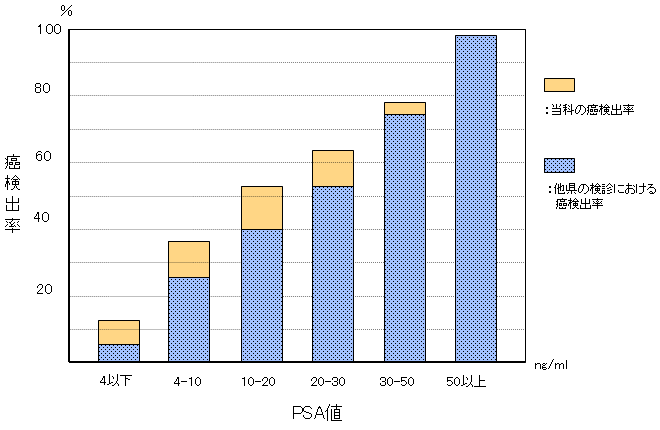
前立腺がんは2017年に男性のがんの罹患数で最多となって以来、その後も増え続けています。2018年は1年間に本邦で92.021人が新たに前立腺がんと診断されました。前立腺がんは他のがんと比べて生命に関わることが少ないがんとされていますが、それでも2019年には12.544人の方が前立腺がんで亡くなられており、早期発見が重要であるのはいうまでもありません。前立腺がんの診断において当科は以前より経会陰的エコーガイド下前立腺生検の診断・精度向上に努めており、良好ながん検出率を得ています。
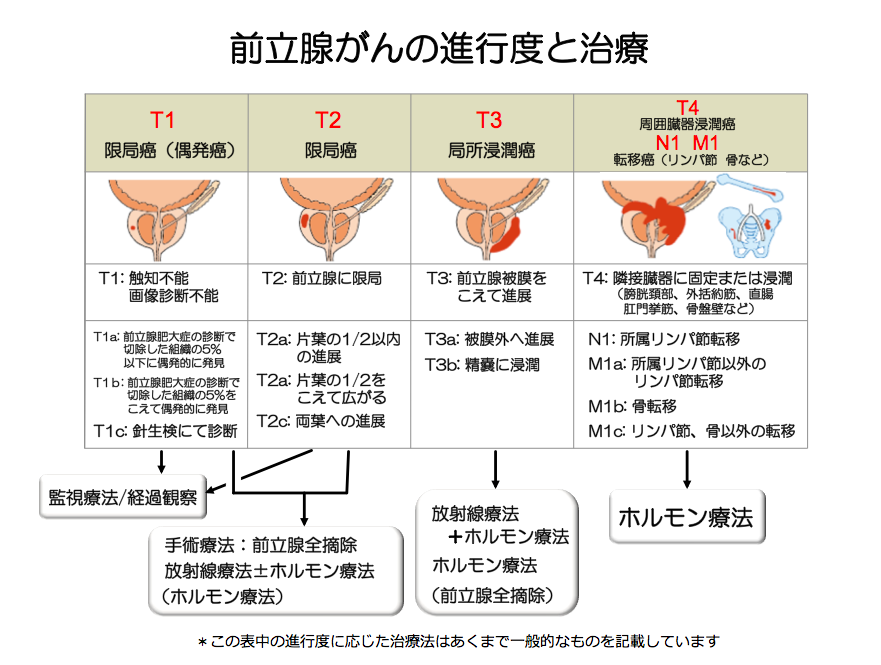
早期前立腺がん(限局がん)の治療法には、手術療法、放射線治療、監視療法/無治療経過観察などがあります。手術療法としては内視鏡を用いて患者さんへの身体的負担を軽減できる体腔鏡下前立腺全摘除術を行っていますが、2022年3月より内視鏡手術支援ロボット DaVinti Xiを用いた体腔鏡下前立腺全摘除術を開始しました。このシステムを使用することで今まで以上に細密で正確、安全な手術が可能になります。放射線治療は放射線治療医が行いますが、がんの局所制御向上と合併症の軽減を得られるIMRT(強度変調放射線治療)をTrueBeam STxという最新の機器を用いて行っています。前立腺がんは他のがんに比べて進行が緩やかですので、がんが小さく悪性度(進行・転移の起こしやすさ)が低いなどの条件を満たせば、直ちに治療を行わずに腫瘍マーカーであるPSA(一般にがんが進行すればPSAが上昇します)の定期的な採血を行って経過をみる監視療法あるいは無治療経過観察という方法もあります。早期前立腺がんの治療は特に選択肢が多岐にわたりますので、患者さんのがんに対する考え方や生活環境なども考慮した上で、十分に話し合って治療を選択していただくようにしています。
転移を有する進行前立腺がんは薬物療法の適応となります。前立腺がん細胞は男性ホルモンによって増殖する性質がありますので、男性ホルモンを抑制する抗男性ホルモン療法(ホルモン療法)を行います。ホルモン療法には男性ホルモンを抑える注射を定期的に受ける方法と男性ホルモンを分泌する睾丸を摘除する手術(除睾術)がありますので、そのいずれかをご本人のご希望に応じて行います。また、男性ホルモンは睾丸以外にも副腎(腎臓の頭側にあるさまざまなホルモンを分泌する臓器)で少量分泌されますので、原則として副腎から分泌される男性ホルモンの作用を抑える内服薬を併用します。ここ数年、併用する内服薬に次々と新しい薬が使えるようになり、治療成績が向上しました。当科ではこのような新しい薬(通常の保険診療で治療できます)による治療も積極的に行っています。
しかし、進行がんにこのような抗男性ホルモン療法を行っても平均2-3年ほどで抗男性ホルモン療法の効果が低下してきます。このような状態を「去勢抵抗性前立腺がん」と言います。このような状態になった後は「がんの進行を遅らせ、生命に関わるまでの期間を少しでも延長させること」と「痛みなどの症状の出現を遅らせるまたは軽減させる」ことが治療の目標となります。去勢抵抗性前立腺がんの治療には、最初のホルモン療法が効かなくなったときに使用する他の種類のホルモン療法薬や抗がん薬などがあります。前立腺がんに保険診療で使用できる抗がん薬は2022年4月現在2種類(タキソテール®、ジェブタナ®)のみです。これらの薬剤を病状や患者さんの状態に応じて順次使用して治療を行います。
また、去勢抵抗性前立腺癌がんで転移が骨転移のみの患者さんには、放射線の一種アルファ線を放出する医薬品であるラジウム223(ゾーフィゴ®)」を用いた治療もおこなっています。当院は「がんゲノム医療拠点病院」に指定されており、がん遺伝子検査を行うことができますので、BRACA1/2遺伝子に異常(変異)がありかつ転移がある去勢抵抗性前立腺がんの患者さんに使用できるがん遺伝子治療薬リムパーザ®による治療も行っています。
進行した前立腺がんの患者さんの場合は特に、上記のような治療に加えて症状を緩和する治療(緩和治療は決して終末期のみに行う治療ではなく、がん治療の経過中に生じた身体的・精神的苦痛を和らげるすべての治療を意味します)が重要ですので、この緩和治療も行いながらがんの治療を行っていきます。
[尿路上皮がん]
尿路上皮がんは名称のとおり、尿路(腎盂、尿管、膀胱、尿道)の上皮(粘膜)から発生するがんで、多くは血尿や膀胱刺激症状(頻尿や排尿痛など)がきっかけとなって診断されます。 治療方針は転移があるかないかで大きく分かれ、基本的には転移がなければ手術療法を、転移があれば抗がん薬や免疫療法薬などによる薬物療法を行います。
[非転移性尿路上皮がん]
膀胱癌
膀胱鏡検査により腫瘍の形態などを確認し、まずは膀胱がんの組織型や異型度(がんのたちの悪さ)、および深達度(がんが及んでいる深さ)を調べるために内視鏡を用いて腫瘍(病状によっては腫瘍の一部)を切除する経尿道的膀胱腫瘍切除術を行います。 得られた組織の深達度により、粘膜、粘膜下層のさらに深い部位にある筋層にはがんが及んでいない筋層非浸潤性膀胱がんと、筋層にがんが及ぶ筋層浸潤性膀胱がんに大別され、治療方針が異なります。
筋層非浸潤性膀胱がんで経尿道膀胱腫瘍切除術でも腫瘍がすべて切除できていない場合や再発のリスクが特に高いと考えられる場合は、抗がん薬やBCG(ウシ型弱毒結核菌)の膀胱内注入療法を行います。しかし、BCG膀胱内注入療法後に再発した場合は膀胱全摘除術が必要になることがあります。
筋層非浸潤性膀胱がんは治療後でも膀胱内再発を生じることが多いため、特に膀胱鏡による定期的な経過観察が必要です。
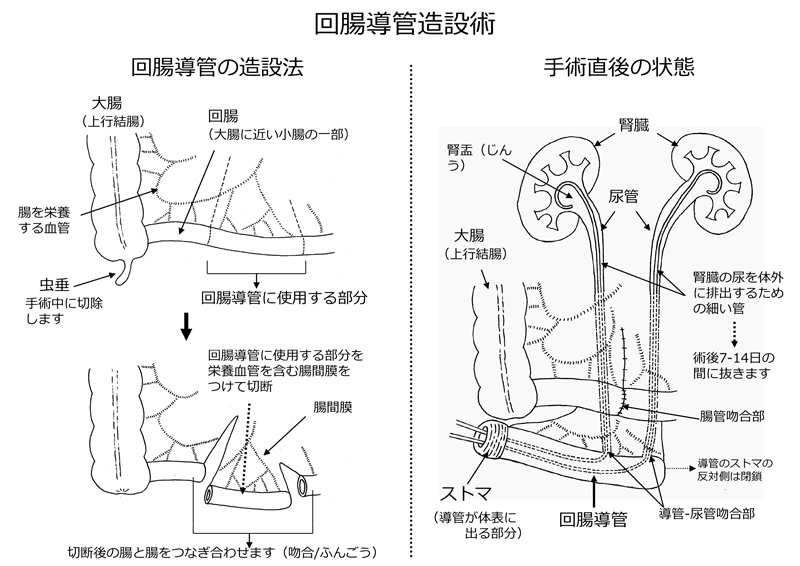
筋層浸潤性膀胱がんは基本的には膀胱全摘術が必要です。手術後に転移が生じる可能性を低減させるため、術前に抗がん薬の点滴治療を行った後に膀胱全摘除術(基本的には腹腔鏡下膀胱全摘除術を行っていますが、現在ロボット支援下手術導入準備中です)を行います。膀胱摘出後は尿を体外に排出するための尿路変向術が必要になります。尿路変向術には回腸導管造設術と新膀胱造設術があります。回腸導管造設術は小腸(回腸)を尿の体外導出路に用いて下腹部に排出口であるストマを形成する手術であり、古くからある尿路変向術で長期成績も安定しています。ただしストマから常時尿が排出される非尿禁制型尿路変向術ですので、パウチに集尿袋を装着するストマ管理が必要です。新膀胱造設術は小腸を用いて新たに尿をためる膀胱を形成して、尿道からの排尿が可能となる手術です。新膀胱には尿意がなく、排尿の時に新膀胱自体は収縮しませんので、定期的、意識的な排尿などの自己管理が必要です。病状や全身状態によっては新膀胱造設術ができない場合もあります。
膀胱全摘術、尿路変向術は手術後の生活が大きく変化しますので、手術前に患者さんやご家族に十分理解していただいた上で治療を行うようにしています。
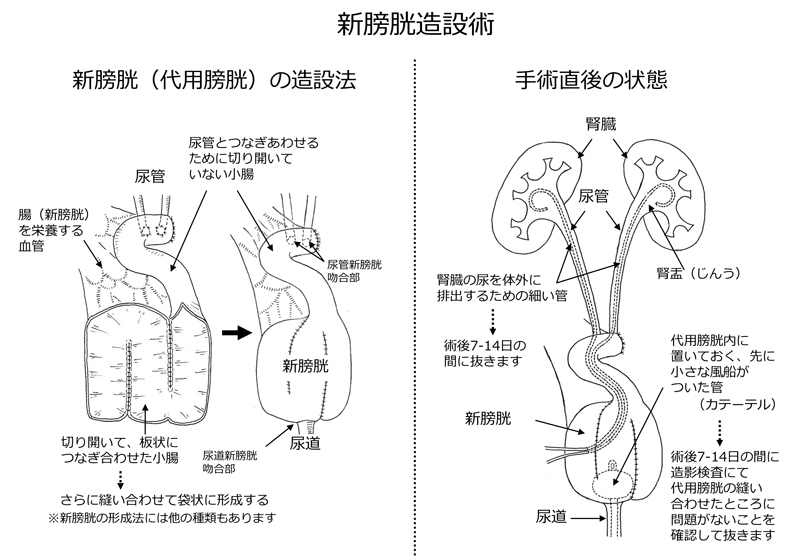
腎盂・尿管がん
腎盂尿管がんは主に血尿や、腫瘍による尿路の閉塞によって腎臓に尿がたまってはれる水腎症(水腎症側の背中の痛みを生じることがあります)によって診断されます。尿細胞診や画像検査で腎盂尿管がんが疑われた場合は、尿管鏡検査を行い、尿路の観察や生検を行います。 転移がなければ、手術療法が基本であり、局所の進行が疑われる場合などは抗がん薬療法後に手術を行うことがあります。
手術は基本的に内視鏡を用いて腎臓と尿管を摘除し、尿管と膀胱の接合部の膀胱壁を一部合併切除する腹腔鏡下腎尿管全摘膀胱部分切除を行います。リンパ節転移の可能性がある症例に対しては(画像検査でリンパ節転移がはっきりしない場合でも)転移を生じやすい部位のリンパ節を摘除するリンパ節郭清術も積極的に行っています。
[転移性尿路上皮がん/根治切除不能な局所進行性尿路上皮がん]
抗がん薬や免疫療法薬などを用いる薬物療法が基本になります。
近年、新たな治療法が次々に開発されており、一次治療として抗がん薬治療、二次治療として免疫療法(免疫チェックポイント阻害薬治療)、三次治療として抗体薬物複合体治療が行われます。
しかし転移を生じた進行尿路上皮がんはこれらの治療を行っても治癒を得られることは非常に稀です。転移性尿路上皮がんの場合は「がんの進行を遅らせ、生命に関わるまでの期間を少しでも延長させること」と「排尿症状や痛みの症状などの出現を遅らせるまたは軽減させる」ことが治療の目標となります。
一次治療としては抗がん薬治療が行われ、GC療法(ゲムシタビン+シスプラチン)もしくはGCarbo療法(ゲムシタビン+カルボプラチン 腎機能低下症例に行われます)が選択されます。一次抗がん薬治療を4-6コース行い効果が認められた症例に対しては維持療法として免疫チェックポイント阻害薬(バベンチオ®)投与を行います。その後増悪した場合には、二次治療としてキイトルーダ®という免疫チェックポイント阻害薬を用いた免疫治療を行います。今まではその後に増悪した場合の有効な三次治療があまりありませんでしたが、2021年11月より抗体薬物複合体療法(パドセブ®)という治療が保険診療でできるようになりました。尿路上皮癌細胞の表面にある抗原と特異的に結合する抗体と抗がん薬で構成される抗体薬物複合体というお薬を用いる最新の治療です。
2022年1月までに当院では転移性尿路上皮癌に対して免疫チェックポイント阻害薬療法を44例(キイトルーダ®39例、バベンチオ®5例)、抗体薬物複合体療法を5例(パドセブ®5例)使用しており、全国的にも治療経験の豊富な施設です。
また、病状や治療経過によっては集学的治療として薬物療法に手術療法や放射線治療も併用することで、QOLの維持・向上や生存期間の延長を目指しています。
[腎臓がん]
腎臓がんは腎臓に生じるがんで健康診断の腹部超音波検査などで発見されることが多い疾患です。腹部超音波検査で腎臓に腫瘍が疑われた場合は、CT検査を行うことで腎臓に腎臓がんが存在するのか否かを診断することができます。
腎臓には治療の必要がない良性の腫瘍が生じることもあり、CT検査を行っても腎臓の腫瘍が良性腫瘍なのか悪性腫瘍である腎細胞がんなのか判断が難しい場合があります。そのような場合は麻酔下に細い針で腎臓の腫瘍の組織を採取して組織診断を行い、治療の必要性を判断します。
健康診断やかかりつけ医の検査で腎臓に腫瘍が疑われた場合は当科を受診されてください。治療が必要な腫瘍か否か、治療が必要であればどのような治療が必要かつ最適かを判断するための検査を行います。
また他院で腎細胞がんの診断が確定している患者さんについてはどのような治療を行うかを判断するために必要な検査を行います。
腎細胞がんに対する治療は腫瘍の大きさや転移の有無などによって最初に手術を行う場合と最初に薬物療法を行う場合があります。
腎臓がんに対する手術
CT検査などで転移を認めない場合や、転移を認めたとしても転移の数が多くない場合などは最初に手術を行います。多くの転移を認める場合や転移を認めなくても非常に大きな腎細胞がんについては手術を行わずに最初に薬物療法を行うことがあります。
手術はがんのサイズや部位に応じて腎臓全体を摘出する腎摘出術と、腎臓の正常な部分は温存し、がんとその周囲の腎臓の組織のみを摘出する腎部分切除術があります。また腎摘出術と腎部分切除術にはどちらも開腹手術と腹腔鏡手術があります。腹腔鏡手術は小さな創を通じて手術用の機器を出し入れして行うからだへの負担が少ない手術ですので、基本的に腹腔鏡手術を行います。大きな腫瘍や腫瘍に接した他の内臓も合併切除する必要があるときなど、腹腔鏡手術では手術が困難な場合は開腹手術を行います。手術の方法は当科で十分検討した上で担当医よりご説明します。
腎臓がんに対する薬物療法
転移を生じた進行腎臓がんや、腎摘出手術前に腫瘍を縮小させる必要がある場合は薬物療法を行います。
腎臓がんに対する薬物療法では主にがん細胞がリンパ球などの免疫細胞の攻撃を逃れる仕組みを解除する薬剤(免疫チェックポイント阻害薬:オプジーボ®、ヤーボイ®、キイトルーダ®、バベンチオ®)とがん細胞に特有の標的分子だけを攻撃する薬剤(分子標的薬:スーテント®、インライタ®、カボメティクス®、ヴォトリエント®など)を用います。免疫チェックポイント阻害薬のみ、分子標的薬のみ使用する場合もありますが、複数の薬剤を組み合わせて使用する場合もあります。
どの薬剤を使用するかを判断するために、原則として治療開始前に麻酔下に細い針で腎臓の腫瘍の組織を採取して組織診断を行います。その上で患者さんの病状に応じた最適な薬剤を検討して担当医よりご説明いたします。
薬物療法
2008年に本邦で腎細胞がんに対する分子標的薬が保険適応となってから2021年末までの間に当科では105人の患者さんに分子標的薬(スーテント®、インライタ®、カボメティクス®、ヴォトリエント®など)を用いて治療を行いました。また腎細胞がんに対する免疫チェックポイント阻害薬は本邦で2016年に保険適応となりましたがそれ以降2021年末までの間に53人の患者さんに免疫チェックポイント阻害薬(オプジーボ®、ヤーボイ®、キイトルーダ®、バベンチオ®)を用いた治療を行い、どちらも豊富な治療経験があります。
分子標的薬も免疫チェックポイント阻害薬も副作用の発生率が高く強い副作用が生じることもありますが、副作用の対応にも豊富な経験がありますのでご安心下さい。
手術
| |
2014年 |
2015年 |
2016年 |
2017年 |
2018年 |
2019年 |
2020年 |
2021年 |
| 腎摘除術(腹腔鏡下) |
10 |
17 |
11 |
5 |
8 |
7 |
7 |
6 |
| 腎摘除術(開放手術) |
4 |
4 |
2 |
2 |
3 |
0 |
4 |
1 |
| 腎部分切除術(腹腔鏡下) |
4 |
15 |
9 |
16 |
11 |
15 |
12 |
11 |
| 腎部分切除術(開放手術) |
8 |
2 |
2 |
7 |
4 |
1 |
0 |
0 |
| 合計 |
26 |
38 |
24 |
30 |
26 |
23 |
23 |
18 |
[精巣腫瘍]
精巣腫瘍とは精巣(睾丸)に生じる腫瘍で20~30代の男性に多い腫瘍です。精巣腫瘍のほとんどは精巣がんであり治療が必要になります。
精巣腫瘍の診断
- 画像診断
超音波検査やMRIで精巣腫瘍の状態を確認し、精巣がんが強く疑われる際はCTやFDG-PETなどで全身を調べて転移の有無につき診断を行います。
- 腫瘍マーカー
腫瘍マーカーの採血(HCG(ヒト絨毛性ゴナドトロピン)、AFP(α-フェトプロテイン)、LDH(血清乳酸脱水素酵素))を行い診断や治療の指標とします。
- 病理診断
精巣腫瘍の治療では下記のように最初に腫瘍とともに精巣を摘出します。摘出した腫瘍の組織を詳しく調べてどのような腫瘍がどこまで広がっているかを判断します。これを病理診断といい、病理診断の結果はその後の治療方針を決めるための重要な指針になります。結果は手術後2~3週間程度で判明します。
精巣腫瘍の治療
- 手術
治療は転移の有無に関わらず最初に腫瘍がある側の精巣を摘出する手術を行います。精巣と精巣に連続した組織である精索を摘出する高位精巣摘除術という1時間程度の手術です。精巣腫瘍は短期間で進行する可能性があるため、精巣腫瘍と診断された場合はできるだけ早く手術を行うようにしています。
- 薬物療法(抗がん薬)治療
転移が無い患者さんでは手術の後に再発を予防する目的で抗がん薬治療を行う場合と抗がん薬治療を行わずに経過観察する場合があります。手術後に抗がん薬治療を行うか否かは病理診断の結果や術後の腫瘍マーカーの値により判断し担当医より説明します。
転移がある患者さんは高位精巣摘出術の後に抗がん薬治療が必要になります。使用する抗がん薬や治療期間は病理診断、転移の部位などで決まりますが短くても3か月程度を要します。また抗がん薬が効きにくい治療抵抗性の患者さんに対しては抗がん薬を変更して治療を行うことが必要になります。腫瘍の状況によっては抗がん薬治療の後に残存した転移を手術で摘出する必要があります。
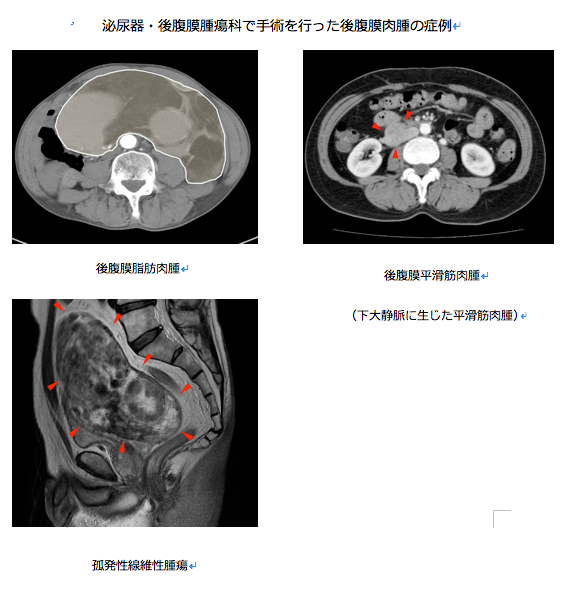
[後腹膜腫瘍]
腹部臓器の中で胃や腸は腹膜という膜に包まれており腹膜に包まれた領域の背側のスペースを後腹膜腔と呼びます。後腹膜腔には腎臓、副腎、膀胱、子宮などの臓器と大動脈、大静脈などの血管、及び脂肪、筋肉、神経、骨が存在します。後腹膜腔に生じた腫瘍の総称を後腹膜腫瘍と呼びますが後腹膜腫瘍には良性腫瘍と悪性腫瘍があります。良性後腹膜腫瘍は治療を必要としないことが多く神経鞘腫、脂肪腫、奇形腫などの疾患があり、悪性後腹膜腫瘍は治療が必要なことが多く肉腫、がん、悪性リンパ腫などの疾患があります。
後腹膜腫瘍の診断
後腹膜腫瘍の治療方針を検討するためには後腹膜腫瘍が肉腫なのか、がんなのか、リンパ腫なのか、良性腫瘍なのか診断を確定する必要があります。CT、MRI、PET/CTなどの画像検査で診断が確定(または推定)できる場合はその結果に基づいて診療を進めることもありますが、画像検査で診断が出来ない場合はCTやエコーで腫瘍の位置を確認しながら腫瘍に針を穿刺するなどして腫瘍の細胞や組織を採取し診断を行い(病理診断といいます)、診療の方針を検討します。
治療について
後腹膜腫瘍に対する治療
後腹膜腫瘍は比較的稀な疾患であるため当院では原則泌尿器・後腹膜腫瘍科、整形外科、消化管外科、消化管・腫瘍内科、放射線治療科、画像診断科、病理診断科などの医師と合同で症例を検討した上で診療方針を決定しています。また後腹膜腫瘍は様々な疾患を含むため、泌尿器・後腹膜腫瘍科を初診された患者さんであっても腫瘍の部位や診断に応じて担当診療科を変更することがあります。
後腹膜肉腫の手術は泌尿器・後腹膜腫瘍科、消化管外科、肝胆膵外科、整形外科などが担当し、薬物療法(抗がん薬治療)は消化管・腫瘍内科、整形外科などが担当します。悪性リンパ腫の薬物療法は血液内科が担当し、がんに対する手術や薬物療法は画像診断、病理診断に基づき担当診療科を決定します。
「後腹膜腫瘍と診断されたがどの診療科を受診したらよいか分からない」という患者さんはまず泌尿器・後腹膜腫瘍科を受診してください。画像診断、病理診断を行った上で診療を行う診療科を決定します。
後腹膜腫瘍は比較的稀な疾患ですが当院では複数の診療科で協議を行って診療にあたります。後腹膜腫瘍に対する手術は定型的な手術ではないことが多く、大きな手術になることもありますが経験豊富なスタッフが治療を担当しますので安心して受診されてください。