食道がん
疾患名
疾患の説明
- 食道はのど(咽頭)と胃をつなぐ、成人で長さが約25cmの管状の臓器です。
- 罹患数は1年間に2万人を超えており、男性で横ばい~減少傾向、女性で横ばい~緩やかな増加傾向です。
- 好発年齢は60~70歳台で、女性より男性に多くみられます。年齢とともに増加し、40歳代後半から急激に増加します。
- 主なリスク因子として飲酒と喫煙が知られています。
- 主な症状として飲み込みにくさや胸痛、嘔吐、嗄声(声のかすれ)、体重減少などがあります。しかし、早期がんの場合は無症状であることが多く、早期発見には検診や人間ドックを受けることが重要です。
検査
- 上部消化管内視鏡検査(いわゆる胃カメラ)
- 内視鏡を口から挿入して、食道全体を観察します。病変があれば拡大観察や超音波内視鏡検査、ヨード染色などを行って、良悪性や病変の広がりについて評価を行い、必要に応じて、病変の一部を採取して病理検査(顕微鏡で組織を詳しく調べる検査)を行います。
- 上部消化管造影検査(いわゆる食道透視)
- 造影剤(主にバリウム)を使用して腫瘍の位置や大きさ、広がりについて評価を行います。
- CT検査
- 原則として造影剤(静脈注射)を使用して、腫瘍の広がりや転移の有無などについて評価を行います。
- MRI検査
- 腫瘍の広がりや転移の評価のために行う場合があります。
- FDG-PET/CT検査
- がん細胞が通常の細胞より多くのブドウ糖を取り込む性質を利用して、放射性フッ素を付加したブドウ糖であるフルオロデオキシグルコース(FDG)を静脈注射して体内の糖代謝を調べる検査です。腫瘍の広がりや転移の有無などについて評価を行います。CT検査では腫瘍かどうか見分けのつかないような小さな病変も発見することが可能です。
治療
進行度(ステージ)に基づいて食道がんの治療方針を決定します。
食道がんは胃がんや大腸がんと比べリンパに転移しやすく、5年後の生存割合も低いため、標準的な治療をうけることが長生きへの近道になります。
食道がんの治療法は進行度によって異なります。食道がんはリンパ節転移しやすく、生存率も低いため、標準的な治療を受けることが重要です。
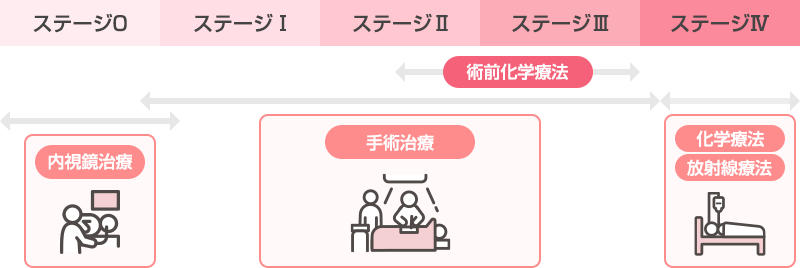
図:食道がんの一般的な治療方針
内視鏡治療
手術
食道がんの手術は「切除」と「再建」の2つに分かれます。「切除」では、食道と一部の胃、リンパ節を切除し、「再建」では胃を食道の形に作り変え、残った食道とつなぎます。食道がん手術は体への負担が大きいため、当院では低侵襲手術(=身体に優しい手術)を積極的に行っています。また、リハビリや栄養療法なども術前治療の段階から行い、術後早期の回復をめざしています。
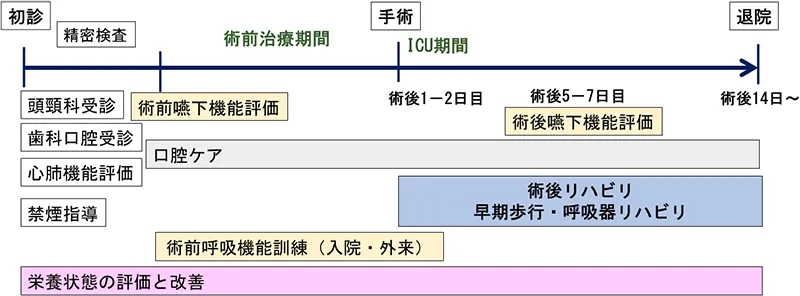
チーム医療による食道がん治療
ロボット支援・胸腔鏡下食道切除(低侵襲手術)
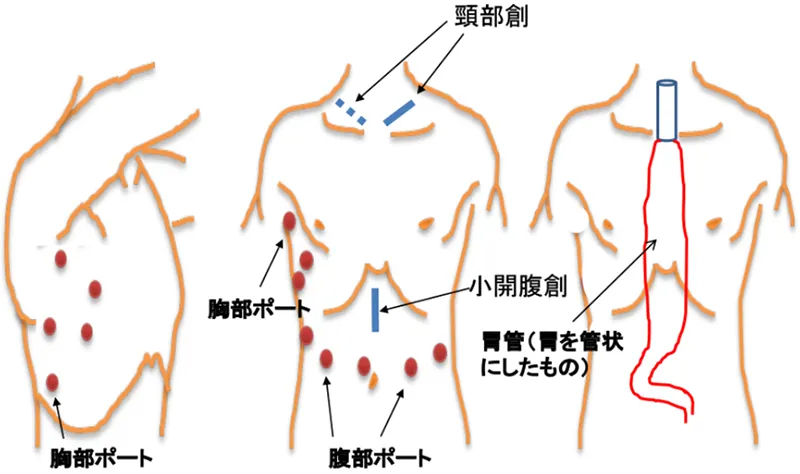
食道がん手術後の傷
頸部食道がん/頭頸部がんの重複
頸部食道がんは治療が難しく、がんの位置によっては喉頭を切除する必要があります。当院では術前治療でがんを小さくし、喉頭を温存する手術を行い、術後も発声が可能となるよう努めています。
また食道がんは咽頭・喉頭がんと重複しやすく、その場合は咽頭・喉頭も含めた切除を行います(咽頭喉頭食道摘出術)。再建には胃管や小腸を用い、発声補助器具を活用することで術後のコミュニケーションを可能にしています。当院では頭頸科や形成外科などの複数の診療科が連携し、安全な手術を提供しています(*各科のHP参照)。
切除不能進行食道がん(ステージIV)
遠隔転移や臓器浸潤がある場合、初期段階では手術は困難ですが、化学・放射線療法でがんが縮小すれば手術が可能になる場合があります(コンバージョン手術)。当院では手術を見据えた治療計画を立てています。
遺残・再発食道がん
化学放射線療法後にがんが残ったり再発したりした場合、手術での切除(サルベージ手術)が有効です。当院では低侵襲手術を活用し、合併症リスクを抑えながら実施しています。
化学療法
また進行度II/III期の手術を予定している患者さんには手術前に3剤併用の化学療法を行う場合があります。
放射線療法
食道がんは、放射線治療の効果が比較的高い疾患であり、全ての進行度の患者さんに対して行うことが出来ます。化学療法を併用する(化学放射線療法)ことで、相乗効果により更に高い治療効果が得られます。隣接臓器に浸潤するような進行がんでは、抗がん剤と併用した化学放射線療法を行い、腫瘍を縮小させて、食道の穿孔を防いだり、食物通過障害を改善させたりします。手術可能な進行度I、II、IIIの患者さんも、患者さんの希望や全身状態によっては放射線療法を行います。臓器を温存できるという長所は極めて大きいですが、問題点として、(1)腫瘍が大きい場合、長期的な治療成績は、手術+化学療法には及ばない、(2)患者さんごとに治療効果の差が大きい、(3)がんが残ったときの追加治療が難しい、などが挙げられます(詳細は消化管外科、放射線治療科のHPを参照)。
食道の手術は体への負担が大きいため、内視鏡治療や化学放射線治療での治癒が目指すことが可能な場合はできる限りその治療の選択をします。しかし、がんが治る治療と体への負担が少ない治療が一緒であるとは限りません。また、他の病院では治療が出来ないと言われ、治療を諦めかけた患者さんが日々当院に紹介されてきます。当院では、このような治療の難しい患者さんに対しても最新かつ最適な治療を提供し、食道がんの治癒を目指しています。
当院で担当している診療科
ガイドラインの紹介
- 食道癌診療ガイドライン2022年版第5版