大腸がん
更新日:2026年4月1日
疾患名
大腸がん
疾患の説明
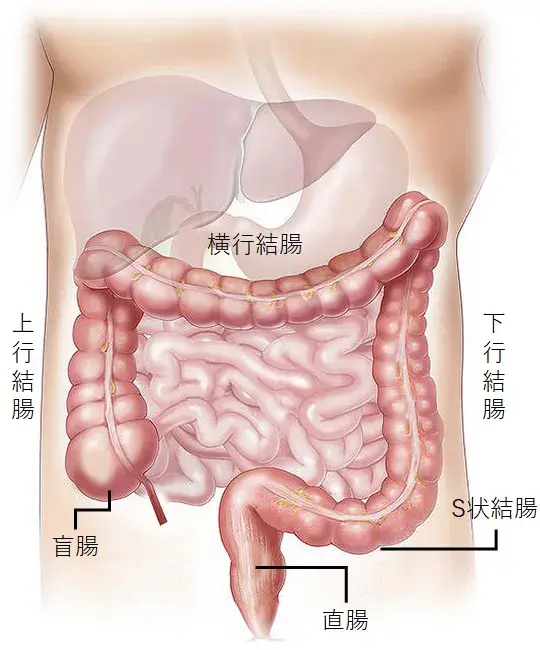
図1:大腸模式図
- 大腸は消化管の最後尾にあり、成人で長さが約1.5~2mの管状の臓器です。大腸は大きく結腸と直腸に分けられ、結腸は更に盲腸、上行結腸、横行結腸、下行結腸、S状結腸に分けられます(図1:大腸模式図)。
- 罹患数はこの50年間上昇傾向が続いており、大腸がんは日本人が最も多くかかるがんです。
- 好発年齢は50代前半から80代くらいまでです。一方で、50歳以下の若年者の患者さんが増加していることが欧米や一部のアジアで報告されています。
- リスク因子として脂肪分が多く、繊維質の少ない食事、運動不足、肥満など生活習慣がかかわっていると考えられています。このほか喫煙や飲酒さらには遺伝の影響もあると考えられています。
- 症状は腹痛や血便、下痢、便が細い、体重減少などがあります。しかし、早期がんの場合は無症状のことが多く、早期発見には検診や人間ドックを受けることが重要です。
検査
以下の各種検査によって大腸がんの進行度(ステージ)の診断を行います。
- 下部消化管内視鏡検査(いわゆる大腸カメラ)
- 内視鏡を肛門から挿入して、大腸全体を観察します。病変があれば拡大観察や超音波内視鏡検査などを行って、良悪性や病変の広がり(深さ)について評価を行い、必要に応じて、病変の一部を採取して病理検査(顕微鏡で組織を詳しく調べる検査)を行います。
- 下部消化管造影検査(いわゆる大腸透視)
- 肛門から挿入したチューブより、造影剤(主にバリウム)と空気を注入して腫瘍の位置や大きさ、広がりについて評価を行います。
- CT検査
- 原則として造影剤(静脈注射)を使用して、腫瘍の広がり(周囲組織への浸潤)や転移の有無などについて評価を行います。術前の場合は、より詳細な評価のために原則として下部消化管内視鏡検査の直後に肛門から挿入したチューブより炭酸ガスを注入してCT検査を行います(いわゆる大腸CT検査)。大腸CT検査を行うことにより、下部消化管造影検査は不要となります。
- MRI検査
- 腫瘍の広がりや転移の評価のために行う場合があります。
- FDG-PET/CT検査
- がん細胞が通常の細胞より多くのブドウ糖を取り込む性質を利用して、放射性フッ素を付加したブドウ糖であるフルオロデオキシグルコース(FDG)を静脈注射して体内の糖代謝を調べる検査です。腫瘍の広がりや転移の有無などについて評価を行います。CT検査では腫瘍かどうか見分けのつかないような小さな病変も発見することが可能です。
- 遺伝子検査
- 腫瘍の組織の一部を用いて遺伝子を検査することで薬物療法や治療後の方針決定の参考にすることがあります。基本的には健康保険で適応されている範囲の検査を行います。
治療
進行度(ステージ)に基づいて大腸がんの治療方針を決定します。
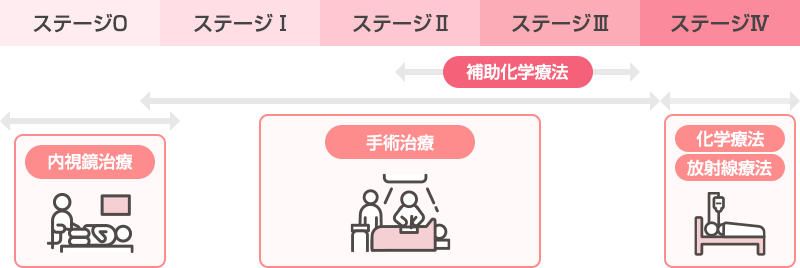
図2:大腸がんの一般的な治療方針
内視鏡治療
原則として転移の可能性がないステージ0の早期大腸がんでは内視鏡による腫瘍の切除が可能です。1週間程度の入院で治療が可能です(詳細は消化管・内視鏡科のHPを参照)。
外科的治療
外科的切除は、原則としてがんを含む約15-20cmの大腸の一部と、転移をきたしやすいリンパ節を一塊として切除します。手術方法として開腹手術、腹腔鏡下手術やロボット支援下手術がありますが、がんを含む腸の切除とリンパ節を切除する手術の内容自体は同じです。しかし、腹腔鏡下手術やロボット支援下手術では、小さい創となるため、術後の痛みが軽減でき、早期退院が期待されます。がんが大きいあるいは周囲の臓器へ浸潤している場合など、腹腔鏡下手術・ロボット支援下手術で摘出できないと判断した場合は開腹手術を選択する場合があります。(詳細は消化管外科のHPを参照)。
薬物療法
切除不能進行・再発大腸癌に対する標準治療は抗がん薬治療(化学療法)であり、全身状態の良好な患者さんに第一にお勧めする治療法です。大腸癌治療ガイドライン(大腸癌研究会編)に基づいて適切に行います。1次治療開始前にRAS、BRAF、MMR、HER2の検査を行います。その結果に基づきFOLFOX療法、FOLFIRI療法、CapeOX療法、FOLFOXIRI療法という5FU(またはゼローダ)、オキサリプラチン、イリノテカンなどの抗がん薬を併用した治療法に、ベバシズマブ、アービタックス、ベクティビックスなどの分子標的薬を組み合わせて治療します。BRAFV600E変異陽性の場合はビラフトビ+アービタックス+FOLFOX併用療法を行います。2次治療においては上記の薬剤の組み合わせを変え、効果の期待できる治療法を行います。HER2陽性の場合トラスツズマブ+パージェタ併用療法を行います。3次治療以降ではロンサーフ±ベバシズマブ、フリュザクラ、スチバーガなどの抗がん薬を使用します。
マイクロサテライト不安定性高度(MSI-H)/ミスマッチ修復遺伝子欠損(d-MMR)の大腸癌に対しては、免疫チェックポイント阻害薬の効果が高いことが知られており、オプジーボ+ヤーボイやキイトルーダなどで治療を行います。
大腸癌は抗がん薬治療により切除が可能なほど癌が縮小した場合、切除を行うことで一定割合の治癒が期待できる疾患です。消化管・腫瘍内科と消化管外科や肝胆膵外科、呼吸器腫瘍科が連携し、抗がん薬治療後の手術の可能性についてカンファレンスで定期的に検討しています。(詳細は消化管・腫瘍内科のHPを参照)。
マイクロサテライト不安定性高度(MSI-H)/ミスマッチ修復遺伝子欠損(d-MMR)の大腸癌に対しては、免疫チェックポイント阻害薬の効果が高いことが知られており、オプジーボ+ヤーボイやキイトルーダなどで治療を行います。
大腸癌は抗がん薬治療により切除が可能なほど癌が縮小した場合、切除を行うことで一定割合の治癒が期待できる疾患です。消化管・腫瘍内科と消化管外科や肝胆膵外科、呼吸器腫瘍科が連携し、抗がん薬治療後の手術の可能性についてカンファレンスで定期的に検討しています。(詳細は消化管・腫瘍内科のHPを参照)。
その他
がんの状態によっては放射線治療や重粒子線治療などが適応となる場合もあります。
当院で担当している診療科
ガイドラインの紹介
- 大腸癌治療ガイドライン 大腸癌研究会(金原出版)
- NCCNガイドライン