胃がん
更新日:2026年4月1日
疾患名
胃がん
疾患の説明
- 胃はみぞおちのあたりにある袋状の臓器で、食道と小腸(十二指腸)の間にあります。
- 罹患数は1年間に10万人を超えており、胃がんは日本人に頻度の高いがんの一つです。
- 好発年齢は50歳代から80歳代で、60歳代に発生のピークを迎えます。
- リスク因子としてヘリコバクター・ピロリ菌感染や喫煙、過度の飲酒、塩分の多い食事、野菜や果物の少ない食事、遺伝などがかかわっていると考えられています。
- 症状は腹痛や嘔吐、食欲不振、体重減少などがあります。しかし、早期がんの場合は無症状のことが多く、早期発見には検診や人間ドックを受けることが重要です。
検査
以下の各種検査によって胃がんの進行度(ステージ)の診断を行います。
- 上部消化管内視鏡検査(いわゆる胃カメラ)
- 内視鏡を口から挿入して、胃全体を観察します。病変があれば拡大観察や超音波内視鏡検査などを行って、良悪性や病変の広がり(深さ)について評価を行い、必要に応じて、病変の一部を採取して病理検査(顕微鏡で組織を詳しく調べる検査)を行います。
- 上部消化管造影検査(いわゆる胃透視)
- 造影剤(主にバリウム)と空気(発泡剤)を使用して腫瘍の位置や大きさ、広がりについて評価を行います。
- CT検査
- 原則として造影剤(静脈注射)を使用して、腫瘍の広がり(周囲組織への浸潤)や転移の有無などについて評価を行います。術前の場合は、より詳細な評価のために原則として発泡剤を服用してCT検査を行います。
- MRI検査
- 腫瘍の広がりや転移の評価のために行う場合があります。
- FDG-PET/CT検査
- がん細胞が通常の細胞より多くのブドウ糖を取り込む性質を利用して、放射性フッ素を付加したブドウ糖であるフルオロデオキシグルコース(FDG)を静脈注射して体内の糖代謝を調べる検査です。腫瘍の広がりや転移の有無などについて評価を行います。CT検査では腫瘍かどうか見分けのつかないような小さな病変も発見することが可能です。
- 遺伝子検査
- 腫瘍の組織の一部を用いて遺伝子を検査することで薬物療法や治療後の方針決定の参考にすることがあります。基本的には健康保険で適応されている範囲の検査を行います。
治療
進行度(ステージ)に基づいて胃がんの治療方針を決定します。
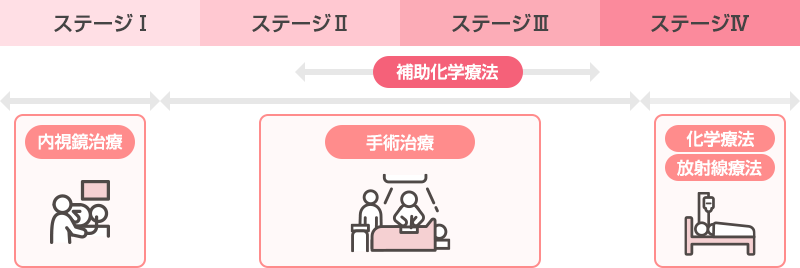
図:胃がんの一般的な治療方針
内視鏡的治療
ステージIのうち、転移の可能性が少ない早期胃がんでは内視鏡による腫瘍の切除が可能です。1週間程度の入院で治療が可能です(詳細は消化管・内視鏡科のHPを参照)。
外科治療
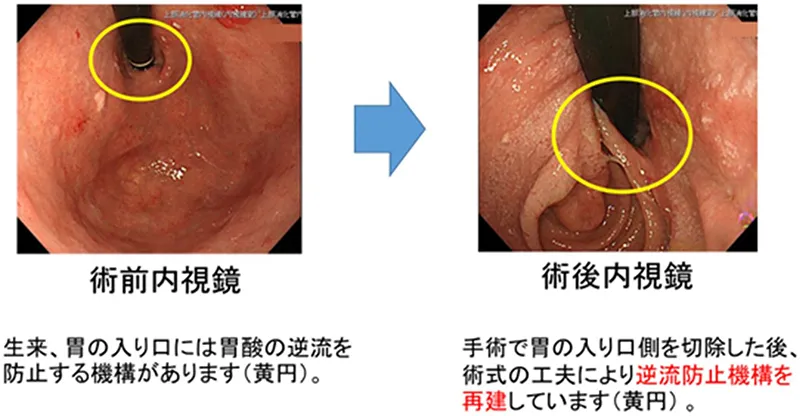
胃がん噴門側胃切除後
転移のある場合でも、抗がん剤治療と手術を組み合わせた集学的治療を行うことで、がんの根治を目指しています。周囲臓器への浸潤を伴う場合は、癌を治すために胃だけでなく浸潤臓器をあわせて切除する拡大手術を行うこともあります(詳細は消化管外科のHPを参照)。
薬物療法
切除不能進行・再発胃癌に対する標準治療は抗がん薬治療(化学療法)であり、全身状態の良好な患者さんに第一にお勧めする治療法です。胃癌治療ガイドライン(日本胃癌学会編)に基づいて適切に行います。1次治療の代表的治療法はS-1(ティーエスワン)やカペシタビンと、オキサリプラチンと免疫チェックポイント阻害薬ニボルマブ(オプジーボ)の併用療法です。2次治療、3次治療としてタキサン系薬剤±血管新生阻害薬ラムシルマブ(サイラムザ)あるいはTAS102(ロンサーフ)、イリノテカンという抗がん薬を患者さんの状態に合わせ選択します。HER2陽性胃癌に対してはトラスツズマブ、キイトルーダ併用やトラスツズマブデルクステカン(エンハーツ)での治療を行います。