消化管・内視鏡科
掲載日:2025年4月1日
取り扱う疾患
早期の消化管がん(食道がんや胃がん、大腸がん)および大腸ポリープを主な治療の対象疾患としています。
診療方針・特色
1.検査
他院の内視鏡検査やCT検査などで異常を指摘され精密検査が必要と判断された方、検診で「要精密検査」と判定された方を主な対象者として、上部消化管内視鏡検査(胃カメラ)や下部消化管内視鏡検査(大腸カメラ)、造影X線検査(透視)、大腸CT検査などを行っています。これらの検査を駆使して、がんの発見や進行度の評価、適切な治療方法の選択を行っています。2.治療
主に早期の消化管がんや大腸ポリープに対する内視鏡的切除術を行っています。内視鏡治療の最大の利点は治療に伴う身体的負担が少ないことです。しかしながら、消化管がんは、他臓器のがんとの重複も多くみられることや、進行度や全身状態に応じて治療方法を検討する必要があることから、消化管外科や消化管腫瘍内科、頭頸科など、様々な診療科との緊密な連携を図りながら、患者さんにとって最も適切な治療が行えるように努めています。診療内容
1.早期の消化管がん
主な内視鏡治療は内視鏡的粘膜下層剥離術(ESD:Endoscopic Submucosal Dissection)といわれる内視鏡的切除術です。この治療法により大きさが2cmを超えるような大きな腫瘍でも、一括で切除することが可能です。安全かつ確実に病変を切除するために、以下の手順で行います。- 内視鏡を介して電気メスを用いて腫瘍の周囲にマークをつけて切除範囲を決定します。
- 腫瘍の直下の粘膜下層に生理食塩水などの液体を注入して、腫瘍を浮かせた状態にします。
- 電気メスを用いて腫瘍周囲の粘膜を切開した後、腫瘍部の粘膜下層を剥離して腫瘍を切除します。
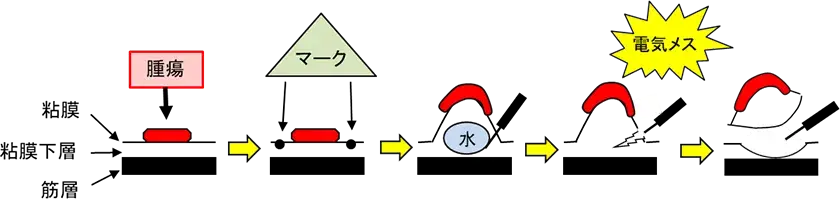
消化管の壁の断面図を用いたESDの手順
食道がん
『肉眼的に粘膜固有層までにとどまっていると考えられるがん』がESDの適応となります(下図参照)。

食道の壁の断面図を用いた食道がんの広がりによる転移の頻度
胃がん
『肉眼的に粘膜にとどまっていると考えられるがん(粘膜内がん)』のうち、(1)大きさ(2)組織型(分化型か未分化型;がん細胞が本来の正常な細胞の形態をどれくらい維持しているかの違い)(3)潰瘍合併の有無に関して、以下の条件を満たすものがESDの適応となります。- 分化型、かつ、潰瘍合併なし、大きさは問わない
- 分化型、かつ、潰瘍合併あり、大きさ3cm以下
- 未分化型、かつ、潰瘍合併なし、大きさ2cm以下
大腸がん
『肉眼的におおむね粘膜にとどまっていると考えられるがん(粘膜内がん)』のうち、大きさが2cmを超えるものや線維化を伴うものがESDの適応となります。その他
上記の条件に満たない消化管がん(進行がんを除く)も、その他の根治的治療が困難な場合や高齢者などに限りESDの適応となる場合があります。また、大きさが1cm未満の神経内分泌腫瘍などもESDの適応となります。
2.大腸ポリープ
大腸ポリープががんを含む確率は、大きさが5mm以下で1%未満、6-9mmで約3%、10-19mmで約10-20%、20mm以上で30%前後と報告されており、通常は6mm以上のポリープが大腸ポリープ切除術の適応となります。ただし、5mm以下のポリープでも、がんあるいはがんが疑われるポリープなどは大腸ポリープ切除術の適応となります。
大腸ポリープを内視鏡的に切除する方法はポリープの形態や大きさ、性状によって切除方法が異なりますが、いずれの方法も最終的にはリング状のワイヤー(スネア)を用いてポリープの根元を締め付けて切除します。
診療実績
| 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 | |
|---|---|---|---|---|---|---|
| 上部消化管内視鏡検査 | 2,808例 | 2,734例 | 2,576例 | 2,779例 | 2,484例 | 2,712例 |
| 下部消化管内視鏡検査 | 1,496例 | 1,313例 | 1,384例 | 1,470例 | 1,215例 | 1,272例 |
| 食道ESD | 47例 | 38例 | 28例 | 42例 | 37例 | 47例 |
| 胃ESD | 42例 | 61例 | 43例 | 40例 | 50例 | 41例 |
| 大腸ESD | 31例 | 20例 | 19例 | 20例 | 24例 | 10例 |
| 全ESD | 120例 | 119例 | 90例 | 102例 | 111例 | 98例 |
| 大腸ポリープ切除術 | 163例 | 149例 | 151例 | 150例 | 175例 | 195例 |