医療の質を高めるチーム
がんゲノム医療チーム
チームの紹介
当院のがんゲノム医療の実施体制について、維持・向上を目指すために多職種でチーム活動をしています。当院におけるがんゲノム医療については「がんゲノム・遺伝医療部」「がんゲノム医療について」に記載しています。医師(遺伝性腫瘍専門医、がん薬物療法専門医、病理診断医)・看護師(遺伝ゲノムコーディネーター)・薬剤師・治験推進室スタッフで構成されるチームです。
活動内容
当院は、厚生労働省に指定された「がんゲノム医療連携病院」です。がんの遺伝子パネル検査を受けた患者さんに対して適切な治療を提供するために「エキスパートパネル」という専門家会議を院内で実施することが必要です。エキスパートパネルには、がん薬物療法の専門医、病理診断の専門医、遺伝性腫瘍の専門医などが参加します。この会議では、患者さんの検査結果をもとに、どの治療が適しているかを話し合い、最善の治療法を提案します。そして、会議の内容をまとめた「がんゲノムレポート」を作成し、患者さんにわかりやすくお伝えしています。がんゲノム医療は日々進歩しており、エキスパートパネルにも常に最新の知識と技術が求められます。そのため、当院のチームでは、各メンバーが学術集会・研修会やほかの病院との情報交換の場に積極的に参加し、新しい情報を学び続けています。このような取り組みによって、最先端の医療を患者さんに提供できる体制を整えています。また、関係職種の連携やほかの医療機関との連携強化にも取り組んでいます。がん救急レベルアップチーム
チームの紹介
当院におけるがん救急における救命処置の標準化を目指して活動しています。
チームは肝胆膵外科医師、呼吸器腫瘍科病棟看護師、消化器・肝胆膵内科医師、腫瘍循環器科/呼吸器腫瘍科/婦人科/小児・思春期腫瘍科医師、各病棟の看護師、薬剤部、放射線部、リハビリ部など様々な職種の方で構成されています。
活動内容
がん自体あるいはがん治療に関連した原因により、容体が増悪し救急処置が必要となる状態を総称してがん緊急症(がん救急)と呼びます。その中で最も重篤ながん緊急症は心肺停止です。がんの進行度にもよりますが、生存退院のためには早急な適切な蘇生治療を施すことが重要です。1分1秒を争う緊迫した場面で質の高い救急処置を行うには、医学的知識や基本的な蘇生技能に加え、AHAガイドラインでも重要視されているチームダイナミクスが機能することが求められます。当院では「がん救急レベルアップチーム」を立ち上げ、まずは高いレベルでの”心肺停止に対する救命処置の標準化”を図るための活動を開始しました。
具体的には心肺蘇生で最も基礎となる自動体外式除細動器(AED)を含めた一次救命処置(BLS)に関する全体講習を毎年行うとともに、希望があれば各部署まで赴き出前講座を行っております。救命処置に関して、院内心肺蘇生のデブリーフィングや各部署へのフィードバックを行い、病院職員全員が蘇生チームの一員として救命処置にあたることができるよう活動(ハリーコール振り返りの会)も行っております。また、院内心肺停止になる前に早期に患者さんの異変に気付き、予期せぬ急変を避け、予後を改善するシステム「RRS」(Rapid Response System;院内迅速対応システム)を2021年より導入し、病院全体でがん患者さんの意思決定や自分らしく過ごす時間の確保につなげています。
一方で、突然がん緊急症に見舞われた患者さんのご家族にも目を向ける必要があります。ご家族が受ける衝撃に対するケアや深刻な意思決定に対するフォローも重要です。今後の課題となりますが、多職種との連携が円滑に図れるよう体制づくりも進めていきます。
当チームでは、がん患者さんの急変時に適切な医療を提供するため、当院に合ったシステム作りと急変時対応の教育・宣伝を行っていきます。そして職員全員が、ワンチームになって急変時に落ち着いて対応できるようお手伝いしていきます。
腫瘍循環器チーム
チームの紹介
腫瘍循環器は、がん患者さんの心臓や血管の病気を扱う分野です。がん患者さんが、治療中に心臓病を発症しがん治療の中断や中止を余儀なくされることがあります。これは患者さんにとってはとても辛いことです。そこで腫瘍循環器チームは、がん患者さんが安全にがん治療を継続し完遂することができるように、がん患者さんの心臓と血管を守ることを目的に活動しています。チームは、医師、看護師、薬剤師、生理検査技師、診療情報管理士の多職種で構成されています。
活動内容
腫瘍循環器チームでは、がん患者さんが安全にがん治療を継続するために心臓病の早期発見や肺血栓塞栓症(いわゆるエコノミークラス症候群)を予防する活動などを行っています。また当院の職員に対してがんに関連する心血管疾患や心電図の勉強会などの周知・啓蒙活動を行い、当院の職員が患者さんの心臓や血管にも目を配ることができる土壌づくりを目指しています。
具体的な活動をご紹介します。
1.入院時静脈血栓塞栓症対策の導入
がん患者さんは、がん以外の患者さんよりも静脈血栓ができる危険性が高いといわれています。静脈血栓症の一種である肺血栓塞栓症は、重症になると命にかかわることがあります。そこで16歳以上の患者さんには、入院時に静脈血栓症のリスクを評価し、リスクに応じた予防対策を行う仕組みを導入しました。看護部の協力を得て、入院中の患者さんに静脈血栓症の兆候がないか看護師が毎日観察する体制をとっています。
2.がん治療関連心機能障害の早期発見・早期介入のための取り組み
がん治療薬の中には、心臓に毒性をもつものがあり、がん治療によって心臓機能が低下したものをがん治療関連心機能障害と呼びます。代表的な薬剤はアントラサイクリン系薬剤(白血病・リンパ腫、乳がん、肉腫で使用)です。アントラサイクリン系薬剤の毒性は生涯にわたって心臓に残り、治療が終了して数年あるいは数十年たってから心不全を発症する場合があります。また他のがん治療を受ける際に影響することもあります。当院では患者さんの電子カルテ上に、アントラサイクリン系薬剤の使用歴を示し医療者に注意を促す工夫をしています。また当チームの医師、薬剤師、看護師でアントラサイクリン系薬剤の使用状況を把握し、異常の早期発見・早期介入につなげています。
3.患者説明ツールのデジタル化
患者さんに向けて、がん治療に関連した心血管疾患を説明するためのデジタルコンテンツを作成中です。
4.職員への周知活動
職員向けのニュースレターの発行や看護師対象の小規模勉強会などを行っています。HTLV-1キャリア対策チーム
チームの紹介
HTLV-1とはヒトT細胞白血病ウイルス(Human T-cell Leukemia Virus Type 1)の略です。血液中の白血球の一つであるTリンパ球に感染して白血病を起こすウイルスとして発見されたことから、このような名前で呼ばれます。キャリアとはウイルスに感染した状態であり、病気ではありません。キャリア対策チームは、HTLV-1ウイルスに対する正しい情報を皆さんに提供し、安心して日常生活を過ごしていただくことを目的に医師、看護師、臨床心理療法士で構成され活動を行っています。
活動内容
当院は、HTLV-1感染症の専門的な対応を担う「日本HTLV-1学会登録医療機関」に指定されており、HTLV-1キャリア外来を行っております。がん相談支援センターが相談窓口として対応し、受診希望があれば、専門の医師や看護師がHTLV-1に関する相談をお受けしています。
当院のキャリア対策チームは、2015年にHTLV-1キャリア外来ワーキングチームとして発足し、2019年4月から医師、看護師(がん専門看護師、がん専門相談員)、臨床心理療法士を含むチーム活動を開始しました。地域の医療機関、保健所、赤十字血液センターと連携して、キャリアの方々の診療および相談支援にあたるとともに、「きくみるしるHTLV-1」をモットーにHTLV-1感染症の啓蒙によって母子感染・性感染の予防を目指しています。
具体的にキャリア外来でできることをご紹介します。
- キャリアであるかどうかの診断を受けることができます。
- HTLV-1について、専門の医師や看護師と話をすることができます。
- 継続的に心配なこと(体調や生活に関することなど)を相談できます。
キャリアさんが抱える悩みや不安に対するサポートを行います。 - HTLV-1関連疾患※の早期発見を目指します。
※HTLV-1関連疾患:成人T細胞白血病・リンパ腫、HTLV-1関連脊髄症、HTLV-1関連ぶどう膜炎など
HTLV-1に関する説明を医療者から直接きいていただくことで、正しい情報をご理解いただき、また血液検査でご自身の状態を把握することで、今後も安心して日常生活を過ごしていただくことにつながると考えています。
またリーフレットを作成し、HTLV-1に関する情報を簡潔にまとめて提供しています。リーフレットは献血センターより福岡県内の対象者に配布されます。
当院のホームページにHTLV-1キャリア外来ページを作成していますので、詳細はそちらをご参照ください。

九がん.NET
チームの紹介
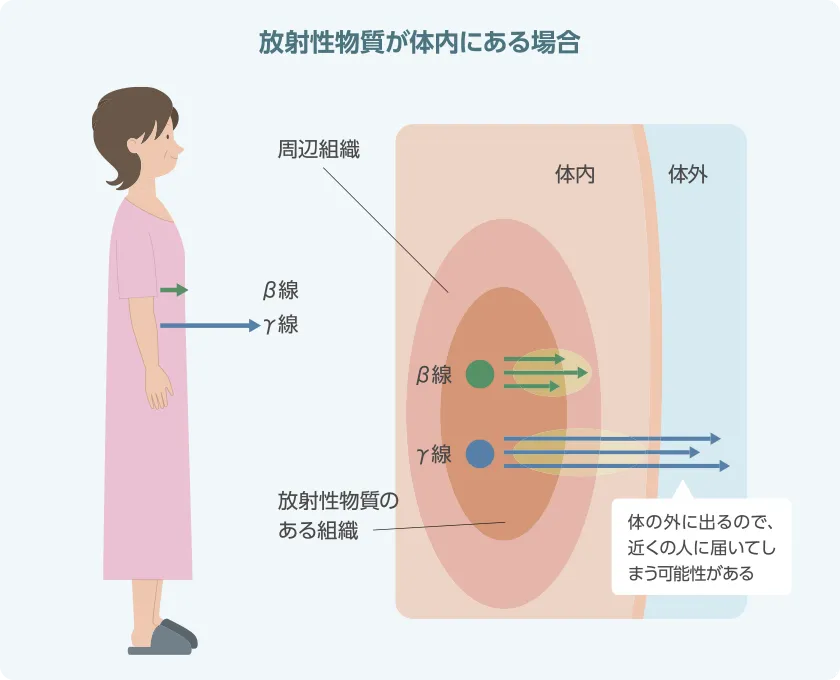
(図1)
PRRTとは放射線を出す物質(ルテチウム-177 商品名:ルタテラ®)を点滴で投与し、がん細胞の内部から腫瘍を破壊して効果を得る治療です。治療は8週間ごとに4回行います。治療直後からは、体内から放射線を放出するため(図1)、周りの人への影響を避ける目的で特別措置病室に入院をしてもらいます。放射線療法のなかでも「内用療法」と呼ばれる特殊な治療を安全に提供するために、チーム一丸となって行っている活動内容についてご紹介します。
活動内容
1.NETカンファレンス

2.治療の流れ
当院のPRRTは、基本的に1・4回目は3泊4日、2・3回目は2泊3日の入院期間となります。
治療当日は、朝から治療薬の腎臓からの排出を促す点滴(ライザケア®)を開始し、午後1時前には放射線治療室(RI室)に移動してルタテラ®の投与を30分かけて実施します。RI室から病棟へ戻る際も、患者さんから放射線が放出されているので他人との間に一定の距離をとる必要があります。そのため、医療者専用のエレベーターを使用します。院内では「コードグリーン」の放送を行い、病棟へ安全に移動ができるようにしています。
3.入院中の注意事項
4.退院後の注意事項
ルタテラ®投与後1週間はご家族とは少なくとも1m、長く留まるときは2m以上離れてもらいます。特に小児や妊婦との接触は最小限にする必要があります。他の人と同じベッドで就寝せず、可能であれば別室で就寝してもらいます。公共の場への外出はできるだけ控えてもらい、公共交通機関を利用する際も同じ場所に6時間以上留まらない、タクシー利用時は運転手からできるだけ離れて座るなどの注意が必要です。その都度、パンフレット等を使用しながら説明を行います。また退院後は外来受診時に、体調の確認や日常生活での困りごと等を確認し、安心して治療が継続できるように支援をしていきます。化学療法患者への栄養介入チーム
チームの紹介
私たち化学療法患者への栄養介入チームは、「入院⇔外来のシームレスな栄養サポートを推進します!」を目標に活動しています。構成メンバーは医師、歯科医師、看護師、薬剤師、言語聴覚士、管理栄養士です。
抗がん薬治療を継続していくためには、体力を保つことが重要です。私たちは、抗がん剤治療中の患者さんへ副作用に応じた食事のとり方や調理の工夫など個々の困りごとに応じてアドバイスを行い、治療を長く継続できるよう栄養面からサポートしていきます。私たちの願いは、なるべく普段通りの状態で治療を継続していただくことです。
そのため、多職種それぞれの視点で、患者さんの日常生活や食事面を評価し、早期から栄養状態の低下を防ぐことができるようサポートを行います。
活動内容
外来化学療法センターで抗がん薬治療中の患者さんや、入院で抗がん薬治療を導入された患者さんなどを対象に、口腔粘膜炎や味覚障害など抗がん剤の副作用に対応した食事の工夫や、副作用と上手くつきあっていただくためのポイントなどをアドバイスさせていただいています。患者さんの中には、がんになると体重が減るのは仕方ない、抗がん剤治療をすると食事が食べられなくなるのも仕方ないと思っている方が多くおられます。しかしながら、抗がん薬治療の早期から、抗がん剤の副作用を十分に理解し、食事内容や食事のとり方を工夫することで体重の減少を食い止めることは十分可能です。そのため、患者さんには抗がん薬治療の際の栄養の大切さを知っていただいた上で、治療に臨んでいただくことが大切だと考えています。インターネットなどでは、様々ながんに関する情報が飛び交っています。何が正しい情報なのか、何が間違った情報なのかわからなくなってしまうこともよくあります。間違った情報により間違った食事を続けてしまうと、時に栄養状態を悪化させ、栄養状態の悪化により抗がん薬治療を中止せざるを得ない状況になることもあります。正しい知識の普及により、栄養状態を良好に保ち、さらには日常生活の質を落とさずに過ごしていただけるようチーム一丸となってサポートさせていただきます。患者さんの栄養状態や体重変化などから食事が十分に食べられていないと考えられる場合や抗がん薬の副作用などでお困りだと思われる場合には、私たちから外来の待ち時間や抗がん薬治療中などにお声掛けさせていただく場合もありますのでご了承ください。また、抗がん薬治療の副作用等でお困りのことなどございましたら、いつでも遠慮なくお声掛けください。お困りの内容に合わせて適切な職種のスタッフが対応いたします。
骨の健康推進チーム
チームの紹介

活動内容
主な活動テーマ
がん患者さんに骨粗鬆症のリスクがあることはあまり知られていません。ホルモン療法、抗がん剤、ステロイド、などのがん治療は副作用として骨密度を低下させます。また、栄養の偏りや吸収障害、活動性の低下、日光暴露時間の低下なども骨粗鬆症のリスクです。骨粗鬆症そのものは症状がないため骨折してしまう前から骨粗鬆症のリスクについて知ってもらい、検査と治療を適切に受けていただくための活動を行っています。
がんが進行して骨に転移が起こることがあります。その場合、骨折や麻痺が起こることがありますが予防策も存在し進歩しています。どの程度動いてよいかも部位や程度によって異なります。骨転移が生じてしまったからといって「もう何もできない」「末期である」と悲観することなく「骨転移とうまく付き合う」を当院での共通認識とできるよう活動しています。
実は歯や口の中の環境も骨を守るために重要です。大きな理由として、骨粗鬆症や骨転移に対して「骨吸収抑制薬」という骨を強くする薬を使いますが、歯周病など口腔内の状態がわるい場合には副作用が出やすくなることがあげられます。また、口腔状態の不良で栄養摂取がうまくいかないことも骨を弱くします。がん治療を受けている方には定期的な歯科受診をお勧めしています。
骨のメンテナンスを行っていても、転倒してしまうと骨折のリスクがあります。どのような状態で転倒しやすいかを知っておくことは重要です。また日頃から筋力やバランス感覚の維持、向上につとめることは骨折予防だけでなく移動能力や生活の質の維持のために非常に大事です。
※LAWS(Leg And Walking Self-exercise:「自分でできる下肢運動とウォーキング」)は下記を参照ください
LAWSの普及活動※ロコモ予防のためのトレーニング(通称:ロコトレ)は下記を参照ください
日本整形外科学会ロコモティブシンドローム予防啓発公式サイト主な活動実績(2024年4~12月)

- 2024.7
- 病棟での口腔内評価がうまくできているか、歯科医師によるチェックを行いました。
- 2024.9
- 骨転移治療の注射を行った時にシールを配布しおくすり手帳に貼付できるようにしました。
- 2024.10
- 当院の健康フェスタで骨密度測定と体力テスト(ロコモ度テスト)を行いました。
- 2024.11
- 病棟での口腔内評価について歯科医師によるチェックを行いました。
- 2024.12
- 骨粗鬆症について医師と外来看護師を中心に勉強会を行いました。
小児がん長期フォローアップ/移行期支援チーム
チームの紹介
小児がんの患者さんの多くで長期生存が可能になりました。しかし、晩期合併症や長期療養生活によって生じる心の問題や、就労、自立にかかわる社会的な問題も抱えていることが明らかになっています。それらを予防したり支援するための長期フォローアップ(LTFU:long term follow up)の重要性が認識されるようになりました。
当院では小児科医を中心に他の診療科の医師、看護師、心理療法士、ソーシャルワーカーなど多職種が協力して、小児がん治療後の患者さん(小児がん経験者)を支援しながら成人診療科への移行に関する課題を検討しています。全国的な情報を取り込みつつ地域の医療事情も考えた取り組みを目指しています。
活動内容
- カンファレンス:2021年11月~
- 月1回
- 参加者:小児科医、外来看護師、LTFU担当看護師
- 内容:予約患者について長期FUレベル、治療のまとめを確認し、問題点を検討
- 長期FU専門外来の開設:準備検討中
- 内容:晩期合併症、かかりつけ成人診療科への紹介と移行支援
- 予約枠:担当医+長期FU看護師
- 小児がん相談員の育成:小児血液・がん学会主催の「小児・AYA世代のがんの長期フォローアップに関する研修会(Lifetime care and support for Child, Adolescent and young adult cancer Suvivors,LCAS)」の受講を勧める
小児期発症疾患を有する患者の移行期医療
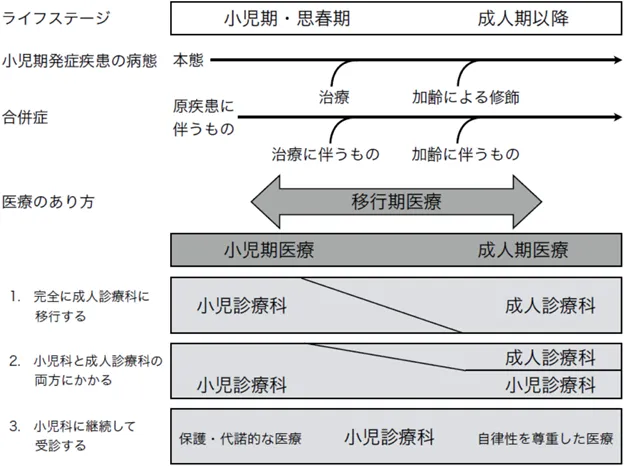
「小児期発症疾患を有する患者の移行期医療に関する提言」より 日本小児科学会 移行期の患者に関するワーキンググループ
フォローアップレベル:JCCG
| レベル | 分類 | 対象者 | FU、 ケアプロバイダー |
コンタクト頻度 | 評価内容 |
|---|---|---|---|---|---|
| 1 | 一般的健康管理群 | 外科手術 | 健康診断医、家庭医 | 年1回 | 一般的診察、手術合併症の評価。成人期以降は電話・郵送による予後調査が望ましい。 |
| 2 | 標準FU群 | 低リスクの薬物療法 | 家庭医またはLTFU外来 | 年1回 | 一般的診察、晩期合併症が疑われる場合は必要な専門検査を行う。成人期以降は電話・郵送による予後調査が望ましい。 |
| 3 | 強化FU群 | 高リスクの薬物療法等 | LTFU外来 | 年1回 | 一般的診察、晩期合併症が疑われる場合は必要な専門検査を行う。成人期以降は電話・郵送による予後調査が望ましい。成人期以降にFUを中止する場合は電話・郵送による予後調査を行うことが望ましい。 |
| 4 | 高度FU群 | 18Gy以上の頭蓋照射、15Gy以上の胸部照射、6Gy以上の精巣照射、同種造血幹細胞移植、脳腫瘍等 | LTFU外来 | 年1回 | 一般診察、晩期合併症に対する専門検査を行う。成人期以降もFUが必要。 |
| 5A | 要介入群 | 臓器機能障害による社会参加不能患者、臓器機能低下に伴う要生活制限患者等 | LTFU外来 | 3~6か月 | 一般的診察、晩期合併症に対する専門検査および治療を行う。成人期以降もFUが必要。 |
| 5B | 要介入群 | 臓器特異的な外科的治療後のFUが必要な患者 | 専門診療科外来 | 必要時 | 専門診療科でのFUが必要。 |
シームレスな地域連携し隊
チームの紹介
「シームレスな地域連携したい(隊)」は、九州がんセンターの全職員が地域と関わることで「地域包括ケアシステム」構築に貢献することを目的として、医師・看護師(病棟、外来、訪問看護、退院調整専従、WOCNs、CNS)・薬剤師・医療ソーシャルワーカー・事務員など多職種で構成されているチームです。
活動の内容により、3つの小隊に分かれて活動しています。主に、院内のスタッフに対する同行訪問や同行診療の推進、緩和ケア地域連携カンファレンスの開催やリソースナースによる地域支援に取り組んでいます。
まずは、メンバーが楽しく取り組めること、そして多職種が集まるからこそ生まれる視点や気づきを大切に活動しています。
活動内容
3つの小隊として活動しています
1.「病院の外に飛び出そう!」隊
当院のすべての職員が、生活者としての患者さんやご家族と関われるように、訪問看護ステーションや在宅クリニックへ同行訪問を行っています。患者さん一人一人の生活に違いがあることを実際に体験することは、より良い生活を考える機会となります。また、自宅での生活を支える方々と在宅の場で意見交換を行うことで、顔の見える連携を目指しています。
2.「地域の方々をがんセンターに呼び込もう!!」隊
当院では以前より「在宅移行カンファレンス」と題した院内外の医療関係者合同のカンファレンスを実施していました。本チーム発足後は名称を「緩和ケア地域連携カンファレンス」に変更し、今までに8回開催しています(2024年12月末時点)。本カンファレンスは、院外の訪問診療医や訪問看護師、ケアマネジャー、薬局薬剤師の皆さんに参加していただき、緩和ケア(症状・疼痛コントロールや意思決定支援など)の地域連携推進を主軸としたテーマに基づいて、事例・活動報告やディスカッションを実施しています。患者さんのみならず、院外医療者の皆さんにとっても敷居の低い相談・連携しやすい病院作りを目標に多職種で協同しながら活動しています。
3.「地域で困っている人たちの役に立とう!!!」隊(リソースナースによる地域支援)

更に、複数の訪問看護ステーションで介入した患者さんに対し、Zoomを活用した合同カンファレンスで振り返りや検討など行い、活動の幅を院外・地域へと広げています。
クリティカルパス質の向上チーム
チームの紹介
当院では、クリティカルパスを活用して診療を行っています。クリティカルパスとは、病名や治療ごとに検査や手術、抗がん薬治療などの予定や経過などをわかりやすく示した予定表のようなものです。これにより患者さんは、ご自分の入院中の治療の経過や退院の目安を知ることができ、安心して入院生活を送ることができる一助となります。
クリティカルパス質の向上チームは、医師、看護師だけでなく薬剤師、管理栄養士、理学療法士、放射線技師、臨床工学士、診療情報管理士と多職種からなり、総勢約45名で活動しています。多職種で活動することで様々な視点から患者さんが安心して入院生活を送ることが出来るように支援しています。
活動内容
クリティカルパスは、良質な医療を効率的、かつ安全、適正に提供するための手段として開発されたものです。患者さんの安心のためだけでなく、医療者にとってもどの患者さんにも質の高い標準化された医療を安全に提供する手立てとなります。当院に入院する患者さんの約75%でクリティカルパスを使用して診療を行っています。
チームメンバーは、各部署でクリティカルパスの新規作成や更新を行います。チームの活動として毎月検証会を行い、新規に作成されたり更新されるクリティカルパスが患者さん、医療者にとって適切なものであるかどうかを検討しています。年2回のクリティカルパス委員会で、年間活動の目標設定、計画や評価を行います。また、年2回クリティカルパス大会を開催し、当院の職員への学習会や多職種で検討が必要なクリティカルパスの検証等を行っています。チームメンバーだけでなく幅広い多くの職員が、より良いクリティカルパスの活用ができるように活動を行っています。
クリティカルパスの質の向上は、当院の理念である「良質ながん医療の提供」につながると信じ、日々活動をしています。
患者さん用のクリティカルパスの一例です。どの患者さんがみてもスケジュールがわかりやすいように心がけて作成しています。
はなまるチーム
チームの紹介
患者さんの健康と命を守るためには、「安全に」医療が行われることが重要です。ミスや事故を防ぎ、安心して治療を受けられる環境を提供できるよう、当院では、スタッフの日々の「気付き」や「誤った行為が発生したが実施されず予防できた事例」を通称「はなまるレポート」として共有しています。
はなまる💮チームは、 はなまるレポート推進活動を通じて、当院のレジリエンス(困難に直面しても乗り越える力)の維持・向上を目指して活動しています。また、はなまるレポートの効果を見える化する取り組みも行っています。
チームは、医師3名・薬剤師1名・看護師1名・事務1名の計6名をメンバーとして活動を行っています。
活動内容
当院では、医療安全の基本的な考え方として「物事が正しい方向へ向かうことを保証する」(Safety-II)という新しい考え方を取り入れています。これにより、失敗から学び失敗事例を減らすSafety-Iと、成功から学び成功事例を増やすSafety-IIの両方の考え方を活用して医療安全管理を行っています。具体的には、「誤った行為が発生したが実施されず予防できた事例(レベル0事例)」を「はなまるレポート」と名付け、その報告を推進しています。はなまるレポートを活用し、日々の業務の中で、なぜうまくいったのか、なぜアクシデントにつながらなかったのかを振り返ることで、インシデントを予防する対策の検討や業務内容の改善、各部署の情報共有に役立てています。
はなまるレポート推進活動の一環として、毎月のセーフティマネージメント部会にて厳選された7つの報告を「はなまる7」と名付けて表彰を行い、職員のレポート報告に対するモチベーションを高める取り組みを行っています。これにより、はなまるレポート報告数が増加し、ボトムアップでの業務改善やインシデント予防策が進められています。
はなまるチームでは、すべての職員が「普段当然だと思っていた行動が患者さんの安全管理につながっている」ということを実感しながら医療安全活動に取り組めるよう活動しています。